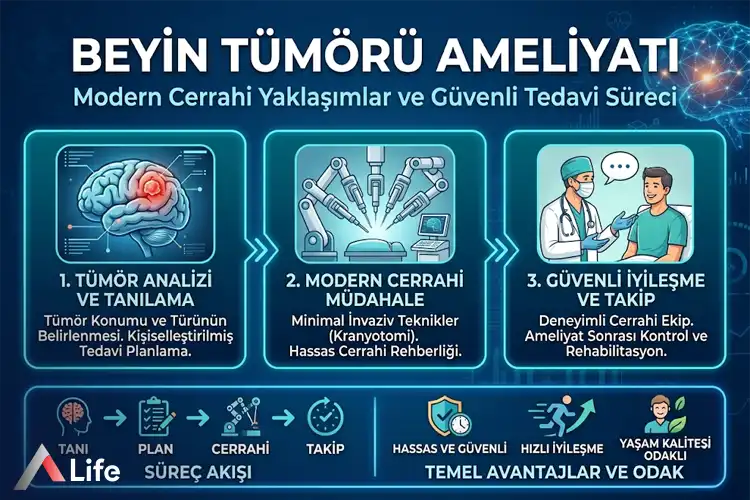
Bir beyin cerrahı olarak şunu söyleyebilirim ki; beyin tümörü ameliyatı, tıbbın en yüksek hassasiyet gerektiren "mikro-mimari" süreçlerinden biridir. Teknik adıyla Kraniyotomi, tümöre ulaşmak için kafatası kemiğinin geçici olarak açılması işlemidir. Ancak modern nöroşirürji standartlarında bu işlem, sadece bir kesi yapmaktan ibaret değildir.
Ankara A Life Sağlık Grubu’nun Etimesgut, Pursaklar ve Altındağ yerleşkelerinde, beyin cerrahisi vizyonumuzu "maksimum rezeksiyon, minimum hasar" ilkesi üzerine kuruyoruz. Ameliyat masasına yatmadan önce, hastanın beynini dijital bir haritaya döküyor ve tümörün her bir mikronunu cerrahi radara alıyoruz. Beyin dokusu hatayı affetmez; bu yüzden Ankara’daki merkezlerimizde cerrahi mahareti, dünyanın en gelişmiş nöro-teknolojileriyle birleştiriyoruz.
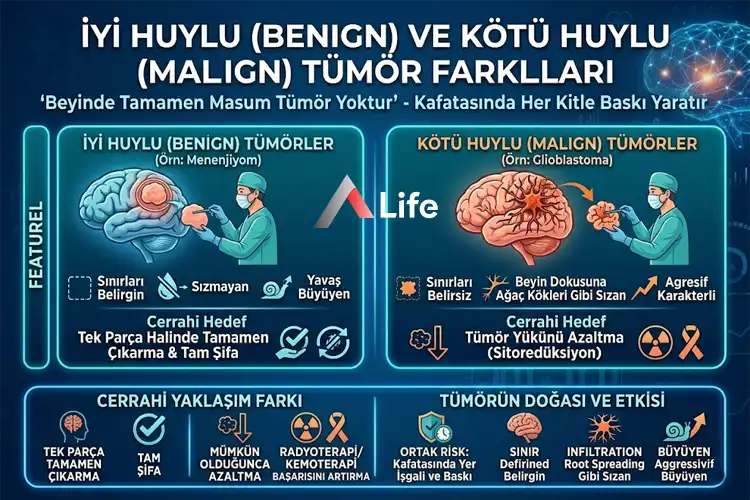
Hastalarımın en çok sorduğu soru şudur: "Doktor bey, bu tümör dost mu düşman mı?" Aslında beyinde "tamamen masum" bir tümör yoktur; çünkü kapalı bir kutu olan kafatasında her türlü kitle yer işgal ederek baskı yaratır. Ancak cerrahi yaklaşımı belirleyen temel fark şudur:
İyi Huylu (Benign) Tümörler: Genellikle sınırları belirgin, çevredeki beyin dokusuna sızmayan ve yavaş büyüyen kitlelerdir (Örn: Menenjiyom). Cerrahide temel hedefimiz, bu tümörü tek parça halinde ve tamamen çıkararak hastayı tam şifaya kavuşturmaktır.
Kötü Huylu (Malign) Tümörler: Beyin dokusunun içine bir ağacın kökleri gibi sızan, sınırları belirsiz ve agresif karakterli tümörlerdir (Örn: Glioblastoma). Burada cerrahinin rolü, tümör yükünü (sitoredüksiyon) mümkün olduğunca azaltarak sonraki onkolojik tedavilerin (radyoterapi/kemoterapi) başarısını artırmaktır.
Dünya Sağlık Örgütü (WHO), beyin tümörlerini biyolojik davranışlarına göre 1'den 4'e kadar sınıflandırır. Bu evreleme, cerrahi bıçağımızın ne kadar "agresif" olması gerektiğini belirleyen ana kılavuzdur.
Evre 1: En düşük dereceli tümörlerdir. Cerrahi ile tamamen çıkarıldığında genellikle tekrar etmezler.
Evre 2: Düşük derecelidir ancak zamanla daha yüksek evrelere dönüşme riski taşırlar. Cerrahi sonrası yakın takip hayati önem taşır.
Evre 3: Hücre yapısı bozulmuş, hızla çoğalan tümörlerdir. Cerrahiye ek olarak mutlaka agresif ek tedaviler gerekir.
Evre 4: En agresif, en hızlı yayılan formdur. Bu evrede cerrahi, hastanın yaşam kalitesini korumak ve nörolojik kayıpları önlemek için yapılır.
Aşağıdaki tablo, güncel nöroşirürji verilerine göre tümör evreleri ile cerrahi müdahalenin beklenen sonuçlarını karşılaştırmaktadır:
Ankara A Life Sağlık Grubu olarak, tüm bu evreleme süreçlerinde hastanın nörolojik bütünlüğünü en üstte tutuyoruz. Unutmayın; beyin cerrahisi bir son değil, doğru planlanmış bir iyileşme yolculuğunun ilk ve en önemli adımıdır.
Ameliyat öncesi hazırlık, cerrahın tümörle girdiği satranç maçının ilk hamlesidir. Günümüz standartlarında bir hastayı ameliyathaneye almadan önce, sadece tümörün yerini değil, tümörün beynin "konuşma, hareket ve görme" gibi hayati otoyollarıyla olan ilişkisini milimetrik olarak çözüyoruz. Ankara’daki merkezlerimizde bu hazırlık aşaması; radyoloji, nöroloji ve nöropsikoloji disiplinlerinin birleştiği bir "Konsey Kararı" ile kesinleşir.
Hazırlık süreci sadece fiziksel tetkikleri değil, hastanın ameliyat sonrası yaşam kalitesini belirleyecek olan "güvenli sınırların" çizilmesini kapsar. Tümörün hangi damarlardan beslendiği, hangi sinir liflerini ittiği ve hangilerinin içinden geçtiği, ameliyatın teknik rotasını belirleyen ana unsurlardır.
Modern beyin cerrahisinin en büyük yardımcısı, beynin "canlı" haritasını çıkaran ileri görüntüleme teknikleridir. Standart MR görüntüleri bize sadece tümörün şeklini söylerken, günümüz teknolojisiyle kullandığımız fMR ve Traktografi bize beynin içindeki "ak trafiği" gösterir.
Fonksiyonel MR (fMR): Hastaya bazı zihinsel görevler yaptırılarak (elini oynatmak, konuşmak, resimlere bakmak gibi) beynin hangi bölgesinde kan akışının arttığı ölçülür. Bu sayede tümörün, hastanın konuşma merkeziyle ne kadar komşu olduğunu ameliyattan önce tespit ederiz.
DTI-Traktografi: Beyindeki sinir liflerinin (ak madde yolları) yönünü gösteren bir yöntemdir. Tümörün bu lifleri koparıp koparmadığı veya liflerin tümör tarafından yana itilip itilmediği bu teknikle görülür. Bir cerrah olarak traktografi verilerini navigasyon sistemimize yüklediğimizde, ameliyat sırasında hangi yöne dikiş atarsak hastanın felç kalmayacağını tam olarak bilmiş oluruz.
Beyin cerrahisi sadece motor becerileri korumak değildir; hastanın "kim olduğuyla" da ilgilenir. Nöropsikolojik testler, ameliyat öncesi hastanın dikkat, hafıza, dil becerileri ve karar verme yeteneklerini ölçen birer "bilişsel check-up" gibidir.
Ankara’daki uzman klinik psikologlarımız tarafından yapılan bu testler, cerrahi planlamanın ruhunu oluşturur. Örneğin, müzisyen bir hastanın ameliyatında sanatsal algı merkezlerini korumak için farklı bir yaklaşım sergileriz. Bu testler, ameliyat sonrası iyileşme sürecini takip edebilmek için elimizdeki en kıymetli referans verisidir.
Kötü huylu (malign) beyin tümörlerinin en tehlikeli özelliği, sağlıklı beyin dokusunun içine bir sis tabakası gibi sızmasıdır. Cerrahın en büyük ikilemi, "nerede duracağını" bilmektir. Fazla doku çıkarmak hastada nörolojik hasar bırakabilir; az doku çıkarmak ise tümörün hızla tekrar etmesine neden olabilir.
Modern cerrahi pratiğimizde, Florasan Rehberli Cerrahi (5-ALA) gibi teknolojilerle bu sınırı görselleştiriyoruz. Ameliyat öncesi hastaya içirilen özel bir sıvı, tümör hücrelerinin mikroskop altında "parlamasını" sağlar. Böylece çıplak gözle sağlıklı görünen ama aslında tümör barındıran dokuları saptayabiliyoruz.
A Life Sağlık Grubu nöroşirürji departmanının tanısal doğruluk matrisi:
Ameliyat öncesi planlama, ameliyat başarısının %70'idir. Ankara’nın üç stratejik noktasındaki kliniklerimizde, güncel teknolojiyle beyninizin dijital ikizini çıkarıyor, riski daha neşter değmeden yönetmeye başlıyoruz.
Beyin tümörü cerrahisinde, özellikle "Yüksek Dereceli Gliomlar" (HGG) söz konusu olduğunda, cerrahın temel amacı makroskopik olarak tümörün tamamını çıkarmaktır. Ancak bu tümörler, beyin dokusuna sızan (enfiltratif) bir yapıya sahiptir. Klasik cerrahi mikroskoplar altında kullanılan beyaz ışık, tümörün bittiği ve sağlıklı dokunun başladığı noktayı ayırt etmekte bazen yetersiz kalabilir.
Günümüz itibarıyla Ankara’daki merkezlerimizde uyguladığımız en ileri yöntemlerden biri olan 5-ALA (5-Aminolevulinik Asit) teknolojisi, bu sorunu biyokimyasal bir mucizeyle çözer. Hastaya ameliyattan birkaç saat önce içirilen bu özel madde, tümör hücreleri tarafından emilir ve hücre içinde floresan veren bir madde olan Protoporfirin IX'a dönüşür. Ameliyat sırasında mikroskobun özel "mavi ışık" moduna geçilmesiyle birlikte, tümör hücreleri parlak pembe/mor bir renkte parlamaya başlar.
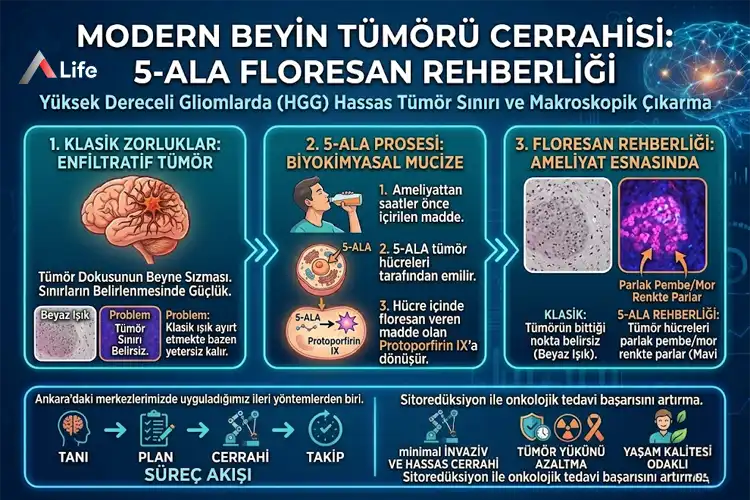
5-ALA teknolojisi, cerrahın görüş alanındaki "gri bölgeleri" ortadan kaldırır. Klasik yöntemlerde sağlıklı görünen ancak içinde yoğun tümör hücresi barındıran alanlar, bu pembe ışık altında gizlenemez.
Daha Geniş Rezeksiyon: Yapılan klinik çalışmalar ve kendi tecrübelerimiz, 5-ALA kullanımının tümörün tam olarak çıkarılma oranını %35'lerden %65-70 seviyelerine çıkardığını göstermektedir.
Sağlıklı Dokunun Korunması: Sadece pembe yanan dokuları hedefleyerek, beynin konuşma veya hareket gibi hayati merkezlerini temsil eden "parlamayan" dokuları koruma altına alırız.
Hücresel Hassasiyet: 5-ALA sadece kitleyi değil, kitlenin uzağındaki küçük tümör adacıklarını bile saptamamıza olanak tanır.
Beynin derinliklerinde bir tümöre ulaşmak, sisli bir havada bilinmeyen bir şehirde yol bulmaya benzer. Nöronavigasyon sistemleri, tam da bu noktada cerrahın "GPS" cihazı görevini görür. Ameliyat öncesi hastadan alınan yüksek çözünürlüklü 3 Tesla MR ve BT görüntüleri, ameliyat odasındaki navigasyon bilgisayarına yüklenir.
Sistem, cerrahın elindeki aletlerin beyin içindeki konumunu, hastanın dijital haritası üzerinde gerçek zamanlı olarak gösterir.
Hata Payının Azalması: Navigasyon sayesinde tümöre ulaşmak için açılacak olan kafatası penceresi (kraniyotomi) sadece tümörün olduğu bölgeye odaklanır; gereksiz büyük kesiler yapılmaz.
Kritik Yollardan Kaçınma: Görme veya hareket yollarının tümöre ne kadar yakın olduğu, navigasyon ekranında milimetrik olarak takip edilir.
Derin Yerleşimli Tümörler: Beynin en derin noktalarındaki küçük kitlelere bile en kısa ve en güvenli rotadan ulaşılması sağlanır.
Beyin cerrahisi, çıplak gözle yapılamayacak kadar küçük detaylar içerir. Ankara A Life Sağlık Grubu’ndaki nöroşirürji mikroskoplarımız, cerrahi sahayı 20-40 kat büyüterek en ince damar ve sinir liflerini bile devasa boyutlarda görmemizi sağlar. Mikrocerrahi, sadece büyütme değil, aynı zamanda dokulara son derece nazik davranma sanatıdır. Özel mikro-aletler kullanarak, tümörü beyin dokusundan bir "kağıdı bir yerden ayırır gibi" nazikçe diseke ederiz. Bu titizlik, ameliyat sonrası hastanın felç kalma veya konuşma kaybı yaşama riskini minimize eden en önemli unsurdur.
Bazen beyin tümörleri, etrafındaki damar ve sinirlere çok sıkı yapışmış olabilir. Bu durumda makas veya pensetle tümörü çekmek riskli olabilir. İşte burada CUSA (Kavitasyonel Ultrasonik Aspiratör) teknolojisi devreye girer. CUSA, ultrasonik dalgalar kullanarak tümör dokusunu hücresel düzeyde parçalar ve aynı anda vakumla temizler.
Doku Seçiciliği: En büyük avantajı, elastik yapıdaki damar ve sinir liflerine zarar vermeden, daha sert veya farklı yoğunluktaki tümör dokusunu hedef alabilmesidir.
Minimum Kanama: Tümörü dokunmadan parçaladığı için ameliyat sırasında kanama kontrolünü kolaylaştırır ve cerrahın görüş alanını temiz tutar.
Ankara yerleşkelerimizde yüksek dereceli tümör ameliyatlarını planlarken kullandığımız başarı matrisi:
Beyin tümörü ameliyatı, günümüzde artık sadece "şans"a bırakılan bir süreç değildir. Ankara’nın üç stratejik noktasındaki (Etimesgut, Pursaklar, Altındağ) ileri cerrahi merkezlerimizde, floresan ışığından cerrahi GPS'e kadar tüm teknolojileri, hayatı korumak için seferber ediyoruz.
Ameliyat sırasında sinir hasarını önlemek için kullandığımız en kritik teknoloji İntraoperatif Nöromonitörizasyon (IONM)’dur. Bu sistem, hastanın sinir sistemine bağlanan hassas elektrotlar sayesinde, beynin ve omuriliğin elektriksel sinyallerini ameliyat boyunca saniye saniye takip etmemizi sağlar.
A Life Sağlık Grubu’ndaki uzman nöromonitörizasyon ekibimiz ve tecrübeli anestezi kadromuz, cerrahın "görünmez gözü ve kulağı" görevini üstlenir. Eğer tümörün temizlendiği bölge hayati bir sinir yoluna çok yaklaşırsa veya o bölgedeki sinyal kalitesinde milimetrik bir düşüş yaşanırsa, sistem cerrahı sesli ve görsel olarak anında uyarır. Bu sayede, daha kalıcı bir hasar oluşmadan cerrahi manevrayı değiştirme veya o noktada durma şansına sahip oluruz. Bu teknoloji, motor fonksiyonlardan (hareket) duyusal algılara, yüz kaslarının kontrolünden işitme sinirlerine kadar geniş bir yelpazeyi koruma altına alır.
Bazı tümörler, beynin "hitabet merkezi" veya "karmaşık motor planlama" gibi bölgelerine o kadar yakındır ki, hasta tamamen uyutulduğunda bu fonksiyonların güvenliğini test etmek imkansız hale gelir. Bu gibi durumlarda, modern nöroşirürji standartlarında uyguladığımız Uyanık Kraniyotomi (Awake Surgery) yöntemini tercih ediyoruz.
Bu yöntemde hasta, ameliyatın başında uyuşturulur ancak beynin fonksiyonel haritalandırması yapılacak aşamada nazikçe uyandırılır.
Etkileşimli Cerrahi: Hasta acı duymaz; çünkü beyin dokusunun kendisinde ağrı reseptörü yoktur. Hasta uyanıkken ekibimizle konuşur, gösterilen resimleri isimlendirir veya parmaklarını hareket ettirir.
Kortikal Haritalama: Cerrah, tümör çevresindeki dokuları mikroskobik uyaranlarla test ederken, hastanın verdiği yanıtlar sayesinde o dokunun "konuşma" mı yoksa "tümör" mü olduğu kesinleşir. Bu yöntem, özellikle dil ve yüksek bilişsel fonksiyonların korunmasında rakipsiz bir güvenlik sağlar.
Beynin içindeki "ak madde" yolları, vücudun geri kalanına komut gönderen elektrik kabloları gibidir. Ameliyat sırasında bu kabloların bütünlüğünü korumak için iki temel testi sürekli tekrarlıyoruz:
MEP (Motor Uyarılmış Potansiyeller): Beyinden çıkan hareket komutunun kaslara ulaşıp ulaşmadığını ölçer. El veya bacak kaslarındaki en küçük direnç kaybı bile cerrah için "dur" sinyalidir.
SSEP (Somatosensoryel Uyarılmış Potansiyeller): Vücuttan gelen duyu sinyallerinin beyne ulaşıp ulaşmadığını kontrol eder.
Bu anlık veri akışı, Ankara yerleşkelerimizdeki tecrübeli anestezi ekibimizin titiz yönetimiyle birleştiğinde, ameliyatın her aşaması bilimsel bir güven endeksine oturtulur.
A Life Sağlık Grubu nöroşirürji departmanında kullanılan güvenlik donanımlarının görevleri aşağıdadır:
Beyin tümörü ameliyatı, günümüzde artık sadece cerrahın sezgileriyle değil, yüksek teknolojili dijital kalkanların eşliğinde gerçekleştirilen bir güvenlik sürecidir. Ankara'nın kalbindeki uzman kadromuzla, en zorlu vakalarda bile yaşam kalitenizi korumak için ileri tıbbın tüm imkanlarını seferber ediyoruz.
Ameliyathaneden çıkan bir hasta için iyileşme süreci, sadece yaraların kapanması anlamına gelmez; nöronlar arasındaki elektriksel trafiğin yeniden optimize edilmesi sürecidir. Bu süreç, cerrahi tekniğin başarısı kadar, ameliyat sonrası uygulanan bakımın kalitesine de bağlıdır. Modern nöroşirürji protokollerimizde hastalarımızın hastanede kalış süresini kısaltan ve sosyal hayata dönüşünü hızlandıran "Hızlı İyileşme (ERAS)" yaklaşımlarını uyguluyoruz.
Ankara’daki merkezlerimizde iyileşme; cerrah, nöro-anestezist, fizyoterapist ve onkologdan oluşan dev bir ekibin yönetimindedir. Hastanın bilincinin açılmasından, ilk adımını atmasına ve ilk kelimesini söylemesine kadar her an, milimetrik bir takip altındadır.
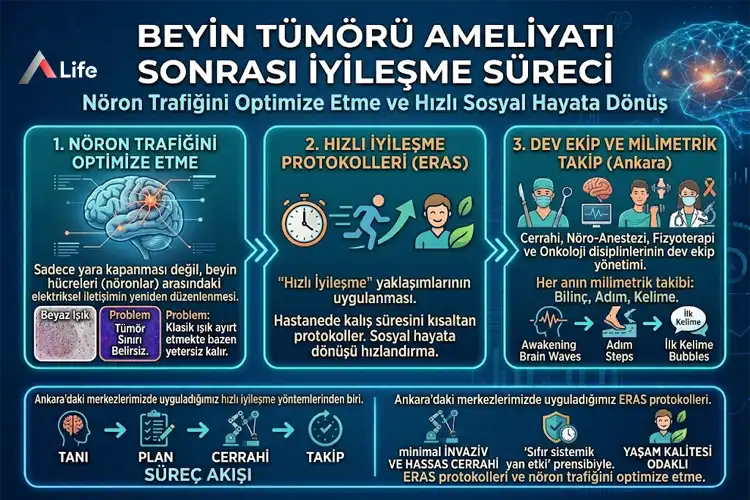
Ameliyattan hemen sonraki ilk 48 saat, beynin cerrahi manipülasyona verdiği yanıtın kontrol altına alındığı "kritik pencere" dönemidir.
Nöro-Yoğun Bakım Takibi: Hastalarımız, Pursaklar ve Etimesgut yerleşkelerimizdeki tam donanımlı nöro-yoğun bakım ünitelerinde gözlem altına alınır. Burada kafa içi basıncı (ICP), tansiyon dengesi ve nöbet (epilepsi) riski anlık olarak monitörize edilir.
Ödem Yönetimi: Beyin dokusu, müdahale sonrası bir miktar ödem (şişlik) yapabilir. Bu durumun nörolojik fonksiyonları baskılamaması için steroid ve osmotik tedavilerle beyin hacmi stabilize edilir.
Erken Mobilizasyon: 2026 standartlarında "yatmak" iyileşme değildir. Ameliyattan sonraki 24. saatte, hastanın genel durumu izin veriyorsa, bir hemşire ve fizyoterapist eşliğinde ayağa kaldırılmasına (mobilizasyon) başlıyoruz. Bu, hem akciğer fonksiyonlarını korur hem de damar tıkanıklığı (emboli) riskini minimize eder.
Eğer tümör hayati yollara yakınsa, ameliyat sonrası geçici güç kayıpları veya denge sorunları yaşanabilir. İşte burada Nöro-Rehabilitasyon devreye girer. Ankara Altındağ yerleşkemizdeki ileri rehabilitasyon merkezimizde, beynin "etrafından dolanma" yeteneğini tetikliyoruz.
Fizik Tedavi: Kas gücü kaybı yaşanan bölgelerde robotik rehabilitasyon ve proprioseptif egzersizlerle sinir-kas bağlantıları yeniden kurulur.
Konuşma ve Dil Terapisi: Broca veya Wernicke gibi konuşma merkezlerine yakın tümörlerin ardından, hastanın kelime bulma ve ifade etme yeteneklerini uzman dil terapistlerimizle geri kazanıyoruz.
Bilişsel Egzersizler: Hafıza, dikkat ve odaklanma gibi üst düzey beyin fonksiyonları için dijital rehabilitasyon araçları ve nöropsikolojik destek sağlıyoruz.
Ameliyathanede 5-ALA (pembe ışık) ile tümörün görünür kısmını temizlemiş olsak da, mikroskobik düzeydeki "uyuyan hücreler" için patoloji sonucu belirleyicidir. Ameliyattan yaklaşık 5-7 gün sonra çıkan bu rapor, WHO Evrelemesi doğrultusunda (Evre 1-4) yol haritamızı çizer.
Eğer tümör Evre 3 veya 4 (malign) ise, cerrahiyi takip eden 3-4. haftada onkoloji birimimiz devreye girer. Radyoterapi (Işın tedavisi) ve Kemoterapi (Hap veya damar yolu), kalan tümör hücrelerinin genetik yapısını bozarak tekrar çoğalmalarını engeller. 2026 yılında bu tedaviler, sadece tümör bölgesini hedef alan "akıllı ışınlama" teknikleriyle hastaya minimum zarar vererek uygulanmaktadır.
A Life Sağlık Grubu nöroşirürji protokollerine göre standart iyileşme periyodu:
Beyin tümörü ameliyatı sonrası süreç, hastanın ve cerrahın el ele verdiği bir disiplin yolculuğudur.
Ankara’da birçok merkezde beyin ameliyatı yapılabilmektedir; ancak A Life Sağlık Grubu’nu ayıran temel fark, teknolojiyi cerrahi tecrübeyle "insani" bir potada eritmemizdir.
Görünmeyeni Gören Teknoloji: Pursaklar ve Etimesgut merkezlerimizde kullandığımız 5-ALA Floresan teknolojisi ile çıplak gözle seçilemeyen tümör hücrelerini pembe ışıkla saptıyor, sağlıklı dokuya dokunmadan maksimum temizlik sağlıyoruz.
Cerrahi GPS Desteği: Tüm yerleşkelerimizde standart olan Nöronavigasyon sistemleri ile tümöre beynin en güvenli rotasından, milimetrik hassasiyetle ulaşıyoruz.
Kapsamlı Nöro-Konsey: Altındağ şubemizdeki uzman kadromuz; patolog, radyolog ve onkologlarla birlikte her vakayı "konsey" düzeyinde değerlendirerek kişiye özel tedavi haritası çıkarır.
Uyanık Cerrahide Başarı: Konuşma merkezine yakın tümörlerde, hastanın dil yetisini korumak için uyguladığımız "Uyanık Kraniyotomi" yönteminde Ankara'nın en deneyimli ekiplerinden birine sahibiz.
* Bu akademik panel, beyin tümörü cerrahisinin tıbbi temellerini ve güncel onkolojik standartları kanıta dayalı verilerle sunmak amacıyla hazırlanmıştır. Bilgiler teşhis veya tedavi önerisi değildir; kafa içi kitle şüphesi durumunda bir beyin ve sinir cerrahisi uzmanına başvurulmalıdır.

Fiyatlarımız ve Uygulama Yöntemlerimiz Hakkında Hızlı Bilgi Alma Formumuzu Kullanabilirsiniz.
Beyin tümörü ameliyatı, tıbbi adıyla kraniyotomi, beyindeki kitleye ulaşmak için kafatasının bir kısmının geçici olarak açıldığı cerrahi işlemdir. A Life Sağlık Grubu’nda mikrocerrahi teknikler ve ileri teknolojik donanımla gerçekleştirilen bu operasyonda; tümör dokusu, sağlıklı beyin hücrelerine zarar verilmeden milimetrik hassasiyetle temizlenerek hastanın nörolojik fonksiyonlarının modern tıp standartlarında korunması hedeflenir.
Benign (iyi huylu) tümörler genellikle yavaş büyür ve sınırları belirlidir; malign (kötü huylu) tümörler ise hızlı yayılma eğilimi gösterir. A Life Sağlık Grubu uzmanları, WHO (Dünya Sağlık Örgütü) evrelemesini kullanarak (Evre 1–4) tümörün karakterini saptar. Bu ayrım, yapılacak cerrahinin kapsamını ve ameliyat sonrası uygulanacak ek onkolojik tedavilerin planlanmasını belirleyen en kritik aşamadır.
Ameliyat öncesi ileri görüntüleme, cerrahi isabet oranını artıran en önemli unsurdur. A Life Sağlık Grubu’nda yüksek çözünürlüklü 3T MR, beyin fonksiyonlarını haritalayan fMR ve sinir lifi yollarını gösteren DTI traktografi kullanılır. Bu yöntemler, tümörün motor ve konuşma merkezleriyle ilişkisini milimetrik olarak ortaya koyarak cerrahın en güvenli yolu çizmesine ve komplikasyon riskini minimize etmesine olanak tanır.
Nöronavigasyon (cerrahi GPS), operasyon sırasında beyin içindeki konumun dijital harita üzerinde anlık görülmesini sağlar. 5-ALA floresan rehberli cerrahi ise tümör hücrelerinin özel bir boya ile parlamasını sağlayarak sağlıklı dokudan ayırt edilmesini kolaylaştırır. A Life bünyesinde kullanılan bu teknolojiler, tümörün maksimum düzeyde çıkarılmasını sağlarken sağlıklı beyin dokusunu koruyarak cerrahi başarıyı zirveye taşır.
Beyin tümörü ameliyatı riskleri, hayati sinir yollarının hasar görmesiyle ilgilidir. İntraoperatif nöromonitörizasyon (IONM), ameliyat boyunca hastanın sinir sistemini anlık izleyerek felç veya duyu kaybı riskini saptar. A Life Sağlık Grubu’nda uygulanan bu güvenlik sistemi, cerrahı riskli bölgelerde uyararak operasyonun nörolojik açıdan en güvenli sınırda tamamlanmasını sağlar ve kalıcı hasar ihtimalini profesyonelce önler.
Uyanık kraniyotomi, tümörün konuşma veya hareket merkezi gibi çok kritik bölgelere komşu olduğu durumlarda uygulanır. A Life Sağlık Grubu’nda hasta operasyonun belirli aşamasında uyanık tutularak konuşturulur ve hareketleri test edilir. Bu yöntem, cerrahın tümörü çıkarırken hastanın temel fonksiyonlarına zarar verip vermediğini anlık teyit etmesini sağlayarak fonksiyonel kaybı önlemede en güvenilir yoldur.
Beyin tümörü ameliyatı kaç saat sürer sorusunun yanıtı, tümörün boyutu, yerleşimi ve kullanılan teknolojiye göre değişmekle birlikte genellikle 4 ila 8 saat arasındadır. Mikrocerrahi ve CUSA teknolojisiyle yapılan titiz temizlik, operasyon süresini etkileyen unsurlardır. A Life Sağlık Grubu cerrahları, süreden ziyade tümörün maksimum güvenlikle çıkarılmasına odaklanarak her hastaya özel, kapsamlı bir operasyon planı yürütmektedir.
Beyin tümörü ameliyatı sonrası, hastalar genellikle ilk 24-48 saati tam donanımlı yoğun bakım ünitesinde gözlem altında geçirir. A Life Sağlık Grubu’nda iyileşme süreci, erken dönemde başlayan nöro-rehabilitasyon programıyla desteklenir. Hastalar genellikle bir hafta içinde taburcu edilir. Fizyoterapi ve konuşma terapisi gibi süreçlerle entegre yürütülen takip takvimi, hastanın sosyal hayatına en güçlü şekilde dönmesini sağlar.
Beyin tümörü ameliyatı sonrası yaşam süresi; tümörün WHO evresine, hastanın yaşına, tümörün tamamen çıkarılma oranına ve ek tedavilere verilen yanıta bağlıdır. A Life Sağlık Grubu’nda uygulanan multidisipliner konsey yaklaşımı; cerrahi, radyoterapi ve kemoterapiyi en doğru kombinasyonda sunar. Erken teşhis ve ileri teknolojiyle yapılan başarılı bir cerrahi, hastalarımız için 2026 standartlarında yaşam süresini ve kalitesini maksimize etmektedir.
Beyin sapı; solunum ve kalp ritmi gibi yaşamı idame ettiren merkezleri barındırdığı için bu bölgedeki cerrahi müdahaleler en üst düzey uzmanlık gerektirir. Beyin tümörü ameliyatı beyin sapı bölgesinde uygulandığında, iyileşme süreci diğer bölgelere göre daha yavaş ve titiz ilerleyebilir. Beyin sapı tümörü ameliyatı olanlar, genellikle operasyon sonrası erken dönemde profesyonel nöro-rehabilitasyon desteğine ihtiyaç duyarlar. Doğru cerrahi ve sabırlı bir fizik tedavi ile fonksiyonel kazanımlar sağlanabilmektedir.
Eğer tümör konuşma merkezine (Broca veya Wernicke alanları) baskı yapıyorsa veya bu bölgeye yakınsa ameliyat sonrası geçici konuşma bozuklukları görülebilir. Beyin tümörü ameliyatı sonrasında gelişen bu durum, beynin ödemi dağıldıkça ve iyileşme dokusu geliştikçe düzelme eğilimindedir. Konuşma terapistleri eşliğinde yapılan çalışmalar ve beynin "nöroplastisite" yeteneği sayesinde hastaların büyük çoğunluğu iletişim becerilerini yeniden kazanmaktadır. Sabır ve disiplinli rehabilitasyon bu süreçte başarıyı getiren anahtardır.
Beyin dokusundaki hassasiyet, operasyon sonrası elektriksel deşarjlara ve dolayısıyla nöbetlere neden olabilir. Beyin tümörü ameliyatı geçiren her hastaya, koruyucu amaçla belirli bir süre antiepileptik ilaç tedavisi başlanır. Ameliyat bölgesindeki ödem geriledikçe ve iyileşme tamamlandıkça bu risk azalır. İlaç dozajı, doktor kontrolünde yapılan EEG çekimlerine göre zamanla azaltılarak kesilebilir. Düzenli takip, nöbet yönetiminde hastanın güvenliği için olmazsa olmazdır.
İyileşme sürecinde beynin ve vücudun onarım mekanizmalarını desteklemek için yüksek proteinli ve antioksidan zengini bir diyet önerilir. Beyin tümörü ameliyatı sonrası özellikle B vitamini, omega-3 ve taze meyve-sebze tüketimi sinir sistemi sağlığı için değerlidir. Ödem riskini azaltmak adına aşırı tuz kullanımından kaçınılmalı ve vücudun sıvı dengesi korunmalıdır. Sağlıklı beslenme, hem cerrahi yaraların hızla kapanmasını sağlar hem de hastanın genel enerji seviyesini yükselterek rehabilitasyon sürecini destekler.
Standart bir prosedür genellikle 3 ile 6 saat arasında tamamlanmaktadır. Ancak tümörün boyutu, yerleşimi ve hayati damarlara olan yakınlığı bu süreyi doğrudan etkiler. Beyin tümörü ameliyatı öncesinde cerrahınız, vakanın anatomik zorluğuna ve kullanılacak nöronavigasyon teknolojisine göre size özel bir planlama sunar. A Life Ankara merkezlerimizde, hastanın nörolojik sağlığı korunarak en güvenli ve optimize sürede cerrahi sonlandırılır.
İşlem, kafatasında tümörün izdüşümüne denk gelen bölgede "kraniyotomi" adı verilen küçük bir pencere açılmasıyla başlar. Nöronavigasyon cihazları sayesinde tümörün tam koordinatları saptanır ve yüksek çözünürlüklü mikroskoplar altında mikrocerrahi tekniklerle doku temizlenir. Beyin tümörü ameliyatı sırasında sinir yollarını korumak için intraoperatif monitörizasyon kullanılır. Tümör güvenli bir şekilde çıkarıldıktan sonra kemik penceresi titanyum aparatlarla kapatılarak operasyon tamamlanır.
Hastalarımız genellikle operasyonun ardından kafa içi basıncın düşmesiyle birlikte, yıllardır süregelen şiddetli baş ağrılarının ve nörolojik kısıtlamaların hızla hafiflediğini ifade etmektedir. Beyin tümörü ameliyatı olanların yorumları, özellikle erken teşhisin ve ameliyat sırasında kullanılan sinir izleme teknolojilerinin iyileşme konforunu ne kadar artırdığına dikkat çekmektedir. Birçok kişi, profesyonel rehabilitasyon desteği sayesinde beklediklerinden çok daha kısa sürede sosyal hayatlarına döndüklerini paylaşmaktadır.
Operasyonun ardından ilk 24-48 saat, hastanın bilincinin ve motor fonksiyonlarının anlık takip edildiği yoğun bakım ünitesinde geçer. Beyin tümörü ameliyatı sonrası hasta stabil hale geldiğinde özel hasta odasına alınır ve genellikle ikinci günden itibaren destekle ayağa kaldırılır. Hastanede yatış süresi ortalama 5-7 gündür. Dikişlerin iyileşmesi yaklaşık iki haftayı bulurken, beynin tam olarak toparlanması tümörün türüne göre birkaç aylık bir süreci kapsar.
Yaşam süresi; tümörün Dünya Sağlık Örgütü (WHO) derecesine, hastanın yaşına ve cerrahi ile tümörün ne kadarının çıkarılabildiğine bağlıdır. İyi huylu kitlelerde tam temizlik sağlanırsa hastalar normal ömürlerini sürdürebilirler. Kötü huylu (malign) vakalarda ise beyin tümörü ameliyatı sonrası uygulanan güncel radyoterapi ve kemoterapi protokolleri, sağkalım süresini eskiye oranla anlamlı derecede uzatmaktadır. Modern tıp, bu süreçte sadece yaşam süresini değil, yaşam kalitesini de korumayı amaçlar.
Her büyük cerrahi operasyonda olduğu gibi kanama, enfeksiyon ve anesteziye bağlı riskler mevcuttur. Tümörün yerleşim yerine göre geçici veya kalıcı güç kaybı, konuşma bozukluğu ya da görme kaybı gibi nörolojik riskler de bulunur. Ancak beyin tümörü ameliyatı esnasında kullanılan nöromonitörizasyon ve navigasyon gibi üst düzey teknolojiler, bu riskleri minimuma indirmektedir. Uzman ekibimiz, hayati dokuları milimetrik hassasiyetle koruyarak cerrahi güvenliği en üst noktada tutmaktadır.
Taburculuk sonrası ilk aylarda hastanın ağır fiziksel eforlardan kaçınması ve reçete edilen antiepileptik ilaçları saatine sadık kalarak kullanması hayati önemdedir. Beyin tümörü ameliyatı sonrası dikkat edilmesi gerekenler arasında yara yerinin hijyenini korumak, düzenli uyku ve kafa travmalarından korunmak yer alır. Ayrıca, doktorun belirlediği periyotlarda (3 veya 6 ay) çekilecek kontrol MR'ları, olası nüks risklerini erken saptamak ve süreci kontrol altında tutmak için kritiktir.
Gelişmiş mikronöroşirürji merkezlerinde bu oran %1 ile %3 arasındadır. Ölüm riski, tümörün beyin sapı gibi hayati merkezlere yakınlığı ve hastanın genel sağlık durumuyla (kalp, akciğer kapasitesi vb.) doğrudan ilgilidir. Beyin tümörü ameliyatı kararı, operasyonun getireceği faydalar ile mevcut hayati riskler cerrah tarafından teraziye alınarak verilir. Modern teknolojik donanımımız sayesinde, en zorlu vakalarda bile cerrahi güvenliği maksimize ederek bu riskleri dünya standartlarının altında tutuyoruz.
Beyin tümörü ameliyatı fiyatı; tümörün karmaşıklığına, ameliyat sırasında kullanılan nöronavigasyon, IONM veya 5-ALA gibi ileri teknolojilerin türüne ve yoğun bakımda kalış süresine göre belirlenir. A Life Sağlık Grubu’nda her hastanın ihtiyacı olan teknolojik donanım ve cerrahi sarf malzemeleri farklılık gösterdiğinden, maliyet planlaması uzman hekim muayenesi ve radyolojik analizler sonucunda hazırlanan kişiye özel tedavi paketine göre şeffafça yapılmaktadır.
7/24 tüm soru ve sorunlarınız için buradayız.