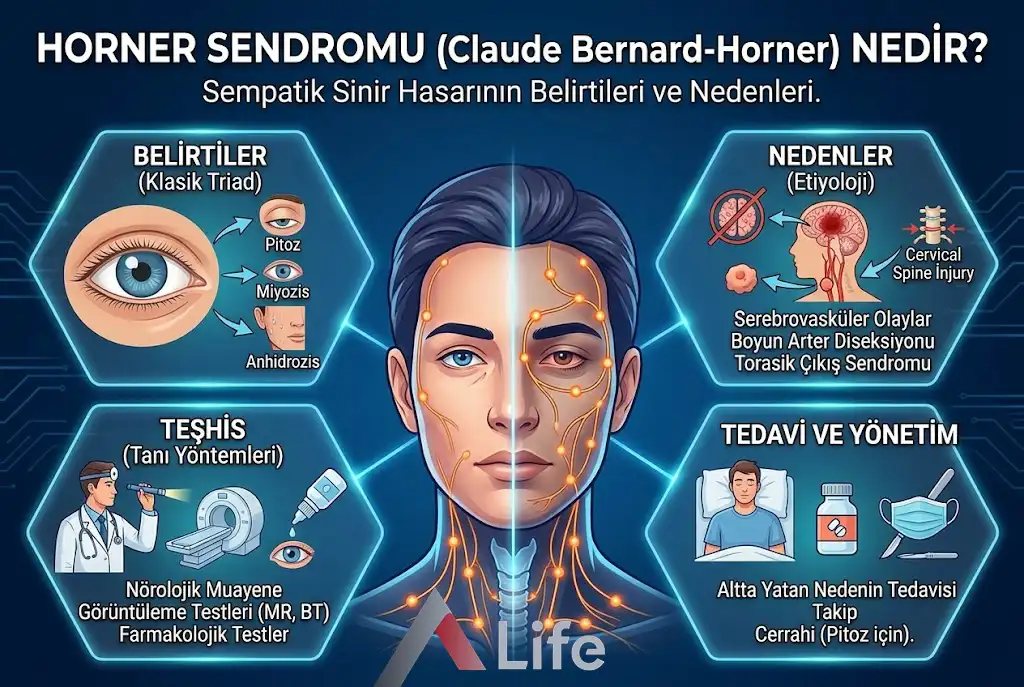
Horner Sendromu, hipotalamustan göze uzanan üç nöronlu sempatik sinir yolunun herhangi bir noktada hasar görmesiyle ortaya çıkan nörolojik bir tablodur. Claude Bernard-Horner ismiyle anılan bu durum; pitozis, miyozis ve anhidroz üçlüsüyle karakterize olup, vücudun derinliklerinde gelişen ciddi bir tıbbi problemin en önemli görsel habercisidir.
Nörolojik bilimler dünyasında bazı tablolar, vücudun derinliklerinde yolunda gitmeyen bir süreç olduğunun en net görsel kanıtıdır. Horner Sendromu, tam olarak bu tanımlamaya uyan, göz ve yüz bölgesinde meydana gelen bir dizi fiziksel değişiklik ile kendini gösteren klinik bir fenomendir. Tıp literatüründe sıklıkla Claude Bernard-Horner Sendromu olarak da anılan bu durum, klasik bir triad (üçleme) ile tanınır:
Pitozis: Üst göz kapağında hafif düşüklük.
Miyozis: Göz bebeğinin normalden daha küçük kalması ve karanlıkta yeterince genişleyememesi.
Anhidrozis: Yüzün etkilenen tarafında terleme kaybı.
Bu belirtiler tek başına bir "hastalık" değil, sempatik sinir sisteminin gözü besleyen yollarındaki bir kesintinin sonucudur. Ankara A Life Sağlık Grubu, nörolojik vakalara yaklaşımında bu tür ipuçlarını titizlikle analiz ederek, altta yatan ana nedeni saptamayı ve hastanın genel sağlığını korumayı vizyon edinmiştir. Modern görüntüleme teknikleri ve uzman nörolog kadrosuyla, Horner Sendromu gibi karmaşık sinyalleri doğru okumak, tedavi sürecinin en kritik basamağını oluşturur.
İnsan vücudunda gözün fonksiyonları sadece görme ile sınırlı değildir; göz, otonom sinir sisteminin dinamik bir parçasıdır. Göz bebeğinin büyümesi, göz kapaklarının uyanıklık seviyesine göre konumlanması ve yüzdeki terleme fonksiyonu, hipotalamustan başlayan ve omurilik üzerinden boyun bölgesine, oradan da göze kadar uzanan uzun bir "sempatik sinir yolu" tarafından kontrol edilir.
Bu yolun herhangi bir noktasında (beyin sapı, akciğer tepesi veya şah damarı boyunca) meydana gelen bir bası, hasar veya lezyon, sempatik uyarıların göze ulaşmasını engeller. Sonuç olarak, göz bebeği ışığa normal tepki verse de karanlıkta büyüme (dilate olma) yeteneğini kaybeder ve üst göz kapağını kaldıran Müller kası zayıflayarak pitozis gelişir. Bu karmaşık biyomekanik bağlantı, Horner Sendromu’nu sadece bir göz sorunu olmaktan çıkarıp, merkezi sinir sisteminin bir haritası haline getirir.
Tıbbi perspektiften bakıldığında Horner Sendromu, kendi başına primer bir hastalık değil; vücudun gönderdiği hayati bir imdat çağrısı veya klinik bir belirtidir. Bu sendromun varlığı, hekim için bir "dedektiflik" sürecinin başlangıcıdır. Çünkü sempatik yolu kesintiye uğratan nedenler; basit bir doğumsal anomaliden, akciğerin üst kısmına yerleşmiş bir tümöre (Pancoast tümörü), şah damarı yırtılmasından (karotis diseksiyonu) beyin sapı felçlerine kadar geniş bir yelpazeyi kapsar.
Özellikle ani gelişen Horner Sendromu vakalarında, altta yatan vasküler veya onkolojik risklerin dışlanması aciliyet arz eder. A Life Sağlık Grubu nöroloji kliniklerinde, Horner Sendromu tanısı alan bir hasta için sadece semptomatik değil, nedensel bir araştırma protokolü uygulanır. Bu yaklaşım, sadece gözdeki bulguyu iyileştirmeyi değil, hastanın yaşamını tehdit edebilecek gizli patolojileri en erken evrede yakalamayı hedefler.
Aşağıdaki tablo, bu kompleks sendromun tıp tarihindeki tanımlanma sürecini özetlemektedir:
| Yıl | İsim / Teknoloji | Katkı / Tanımlama |
|---|---|---|
| 1852 | Claude Bernard | Sempatik sinir hasarının göz ve yüz üzerindeki vasküler etkilerini hayvan deneyleriyle ilk kez tarif etti. |
| 1869 | Johann Friedrich Horner | Sendromun üç temel klinik özelliğini (Pitozis, Miyozis, Anhidrozis) bir insan vakasında eksiksiz tanımladı. |
| Modern Dönem | Görüntüleme Teknolojileri | MR, BT ve BT Anjiyo ile sempatik yol üzerindeki tümör veya diseksiyon gibi lezyonların saptanması standart hale geldi. |
Horner Sendromu, beynin hipotalamus bölgesinden başlayarak göze kadar uzanan üç nöronlu oklosempatik yolu etkiler. Bu otonomik zincir, göz bebeği dilatasyonunu ve göz kapağı yüksekliğini kontrol eden sempatik sinyallerin iletiminden sorumludur. Yol üzerindeki herhangi bir kesinti, karakteristik nörolojik bulguların ortaya çıkmasına neden olan patolojik bir durumdur.
Nöroanatomik perspektiften bakıldığında, Horner Sendromu tek bir lokalizasyonun değil, geniş bir anatomik hattın hikayesidir. Bu hat, merkezi sinir sisteminin en korunaklı bölgelerinden başlar, göğüs kafesinin içinden geçer ve boyundaki hayati damarların etrafını sararak kafatasına girer. Bu denli uzun ve komplike bir rotaya sahip olması, otonom sinir sistemini birçok farklı patolojiye karşı savunmasız bırakır. Ankara A Life Sağlık Grubu nöroloji kliniklerinde, bu uzun hattın hangi segmentinde hasar olduğunu saptamak için ileri düzey nöro-navigasyonel yaklaşımlar ve radyolojik haritalama teknikleri kullanılmaktadır.
Oklosempatik yol, fonksiyonel olarak üç ana bölüme (nörona) ayrılır. Hasarın hangi nöronda olduğu, klinik tablonun ciddiyetini ve ayırıcı tanıyı belirleyen en temel veridir:
Birinci Nöron (Merkezi): Hipotalamustan başlar, beyin sapından geçer ve omuriliğin üst kısımlarına kadar iner. Bu bölgedeki hasarlar genellikle inme, multipl skleroz veya beyin sapı tümörleri ile ilişkilidir.
İkinci Nöron (Preganglionik): Omurilikten çıkar, akciğerin en üst noktasının (apeks) üzerinden geçer ve boyundaki üst servikal ganglionda sonlanır. Bu yol üzerindeki en büyük tehdit, akciğer tepesi tümörleri ve göğüs kafesi travmalarıdır.
Üçünü Nöron (Postganglionik): Üst servikal gangliondan başlar ve şah damarı (internal karotis arter) boyunca ilerleyerek göze ulaşır. Bu bölgedeki hasarlar genellikle damar yırtılmaları veya kafa tabanı sorunları kaynaklıdır.
Oklosempatik yolun ilk büyük aktarma istasyonu, omuriliğin boyun ve sırt birleşimi bölgesinde yer alan Ciliospinal Merkez, yani tıp literatüründeki adıyla Budge Merkezidir. Hipotalamustan gelen sempatik emirler, beyin sapını boylu boyunca kat ederek bu merkeze ulaşır. Budge Merkezi, birinci nöronun bittiği ve ikinci nöronun başladığı kritik bir kavşak noktasıdır.
Bu merkezin önemi, sempatik sistemin "çevresel" yolculuğuna buradan start vermesidir. Eğer hasar bu merkezin üzerindeyse, tabloya genellikle felç veya duyu kaybı gibi merkezi sinir sistemi bulguları eşlik eder. A Life Sağlık Grubu’nun Ankara’daki merkezlerinde, Budge Merkezi ve çevresindeki patolojiler yüksek çözünürlüklü MR görüntüleme ile milimetrik olarak incelenerek, hasarın santral mi yoksa periferik mi olduğu hızla netleştirilir.
Üçüncü nöron lifleri, boyun bölgesindeki gangliondan ayrıldıktan sonra adeta bir sarmaşık gibi İnternal Karotis Arterin dış duvarını sarar. Bu yakın komşuluk, "oklosempatik pleksus" adı verilen yapıyı oluşturur. Sinir lifleri, damar ile birlikte kafa tabanındaki kanallardan geçerek göz çukuruna (orbita) giriş yapar.
Bu anatomik yolculuk, neden şah damarı sorunlarının doğrudan göz bulgusu verdiğini açıklar. Damar duvarındaki bir genişleme, pıhtı veya yırtılma (diseksiyon), üzerine yapışık olan bu ince sinir liflerini doğrudan ezer. Bu noktada pitozis ve miyozis bulguları, damarsal bir acil durumun en erken nörolojik sinyali olarak kabul edilir.
| Nöron Seviyesi | Anatomik Odak Noktası | Yaygın Patolojik Nedenler |
|---|---|---|
| 1. Nöron (Santral) | Beyin Sapı, Hipotalamus, Omurilik. | İnme (Wallenberg Sendromu), Tümörler, Multipl Skleroz (MS). |
| 2. Nöron (Preganglionik) | Akciğer Tepesi (Apeks), Üst Toraks, Boyun bölgesi. | Pancoast Tümörü, Cerrahi Travmalar, Aort Anevrizması. |
| 3. Nöron (Postganglionik) | Karotis Arter hattı, Kavernöz Sinüs, Orta Kulak. | Karotis Diseksiyonu (Acil), Küme Baş Ağrısı, Orta Kulak Enfeksiyonu. |
Horner Sendromu belirtileri; pupillada küçülme (miyozis), üst göz kapağında hafif düşüklük (pitozis) ve yüzün etkilenen tarafında terleme kaybı (anhidroz) şeklinde görülen klinik bir triaddır. Sempatik sinir yolu hasarına bağlı gelişen bu bulgular, altta yatan vasküler veya onkolojik patolojilerin tanınmasında kritik birer nörolojik göstergedir.
Nörolojik muayenede bir "imza" niteliği taşıyan bu belirtiler, vücudun otonom denge mekanizmasındaki bir kırılmayı işaret eder. Genellikle hastanın yüzündeki asimetrinin fark edilmesiyle başlayan teşhis süreci, aslında sempatik sinir yolunun hangi segmentinde bir aksama olduğunu fısıldar. Ankara A Life Sağlık Grubu nöroloji kliniklerinde, bu üç temel bulgunun varlığı, hastanın yaşam kalitesini tehdit edebilecek gizli patolojilerin saptanması için multidisipliner bir araştırma protokolünü tetikler.
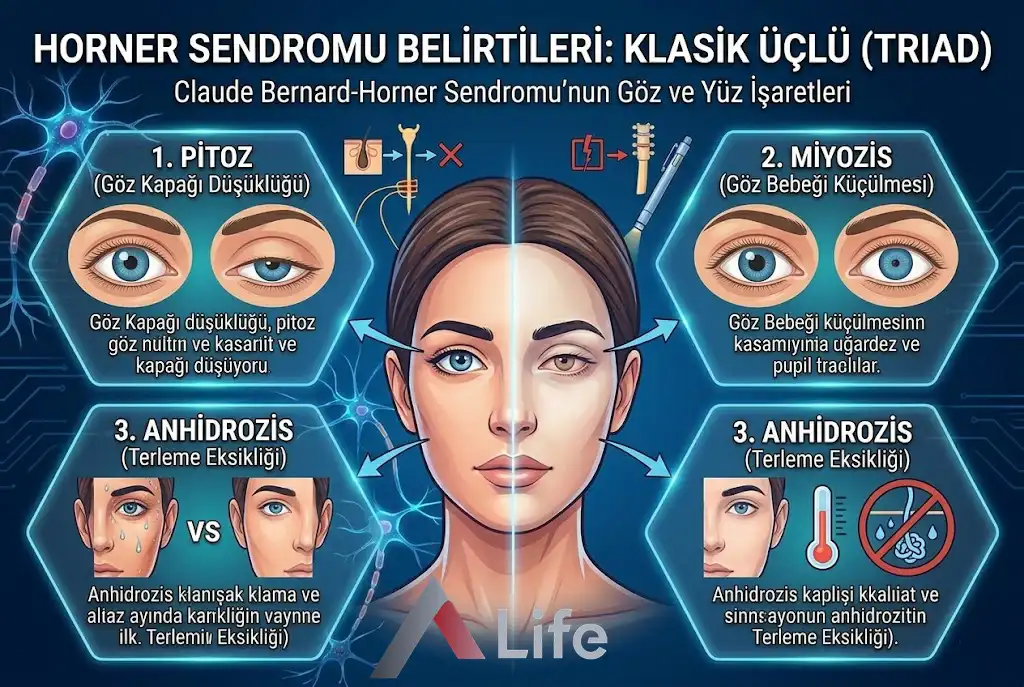
Göz bebeğinin (pupilla) boyutu, sempatik ve parasempatik sinir sistemleri arasındaki sürekli bir denge ile belirlenir. Parasempatik sistem gözü ışığa karşı korumak için pupillayı küçültürken, sempatik sistem karanlıkta veya "savaş ya da kaç" tepkisi sırasında pupillayı büyütür. Horner Sendromu'nda sempatik uyarı kesildiği için, parasempatik sistem "rakipsiz" kalır ve etkilenen taraftaki göz bebeği diğerine oranla daha küçük kalır.
Klinik pratikte bu durum "anizokori" (iki göz bebeği arasındaki boyut farkı) olarak adlandırılır. Miyozisin en tipik özelliği, loş ışıkta veya karanlıkta daha belirgin hale gelmesidir. Sağlıklı bir göz karanlığa saniyeler içinde uyum sağlayıp genişlerken, Horner Sendromu olan gözde "dilatasyon gecikmesi" (dilation lag) gözlenir. Göz bebeği genişlemeye çalışır ancak sempatik destek olmadığı için bu süreç ya çok yavaş gerçekleşir ya da hiç gerçekleşmez. Bu fenomen, nörologlar için farmakolojik testler kadar kıymetli bir fiziksel bulgudur.
Horner Sendromu'nda görülen göz kapağı düşüklüğü (pitozis), üçüncü kafa siniri felçlerinde görülen ağır düşüklükten farklı olarak genellikle "hafif" veya "subtil" düzeydedir. Üst göz kapağını kaldıran ana kas olan levator palpebrae superioris, istemli bir kastır. Ancak göz kapağının son 1-2 milimetrelik "uyanıklık" yüksekliğini sağlayan ve sempatik sinirler tarafından kontrol edilen düz bir kas daha vardır: Müller kası.
Sempatik yol hasar gördüğünde Müller kası felç olur ve üst göz kapağı yaklaşık 1-2 mm aşağı düşer. Bu durum hastada yorgun bir bakış ifadesi yaratsa da, hasta gözünü tamamen kapatmaz. İlginç bir şekilde, Horner Sendromu'nda alt göz kapağında da hafif bir yükselme (ters pitozis) görülebilir; çünkü alt kapağı aşağı çeken düz kaslar da sempatik kontrol altındadır. Bu iki durumun birleşimi, gözün gerçekte olduğundan daha küçük görünmesine yol açan bir illüzyon yaratır.
Anhidroz, yani terleme kaybı, Horner Sendromu'nun en değişken ve lokalizasyon değeri en yüksek olan bulgusudur. Vücudun terleme fonksiyonunu yöneten lifler, sempatik yol boyunca göz liflerinden belirli noktalarda ayrılır. Bu ayrım noktası, hasarın anatomik seviyesini (birinci, ikinci veya üçüncü nöron) saptamamıza yardımcı olur.
Eğer hasar beyin sapında veya akciğer tepesi hizasındaysa (birinci veya ikinci nöron), yüzün ilgili yarısında tam bir terleme kaybı görülür. Ancak hasar boyundaki şah damarı (internal karotis) üzerindeyse (üçüncü nöron), yüzün terlemesini sağlayan lifler dış şah damarını takip ettiği için terleme genellikle korunur. Sadece alın bölgesindeki küçük bir alanda terleme azlığı saptanabilir. Bu klinik ayrıntı, Etimesgut, Pursaklar ve Altındağ merkezlerimizdeki nöroloji uzmanlarımızın tanı sürecinde izlediği en kritik anatomik duraklardan biridir.
Klasik triadın dışında kalan ve özellikle kronik veya doğumsal vakalarda tanı koydurucu olan iki önemli bulgu daha mevcuttur:
Psödo-enofitalmus (Yalancı Göz Çöküklüğü): Klinik raporlarda sıklıkla gözün geriye kaçtığı yazılır. Ancak yapılan objektif ölçümler, göz küresinin yerinde olduğunu göstermektedir. Üst göz kapağının düşmesi ve alt kapağın hafif yükselmesi, gözün çevresindeki mesafeyi (palpebral fissür) daralttığı için göz sanki çukura kaçmış gibi bir görüntü oluşur.
İris Heterokromisi: Eğer Horner Sendromu bebeklikte veya doğum sırasında gelişmişse (konjenital), etkilenen taraftaki iris rengi diğerinden daha açık kalır. Bunun nedeni, iris rengini veren pigment hücrelerinin (melanosit) olgunlaşması için sempatik sinir uyarısına ihtiyaç duymasıdır. Erişkinlikte gelişen Horner vakalarında iris rengi genellikle değişmez.
Aşağıdaki tablo, belirtilerin klinik karakteristiklerini ve nörolojik değerlendirmedeki önemini özetlemektedir:
| Belirti | Görülme Sıklığı | Klinik Karakteristik | Tanısal Önem |
|---|---|---|---|
| Miyozis | %100 | Karanlık ortamda daha belirgin hale gelen anizokori (iki göz bebeği arasındaki boyut farkı). | Sempatik hasarın en temel kanıtıdır. |
| Pitozis | %90+ | Müller kası kaybına bağlı 1-2 mm’lik hafif üst kapak düşüklüğü. | Yüz asimetrisinin ana görsel nedenidir. |
| Anhidroz | Değişken | Etkilenen tarafta yüzde veya alında terleme durması. | Hasarın merkezi (1. nöron) mi yoksa çevre (3. nöron) mi olduğunu belirler. |
| Dilation Lag | Yüksek | Işık kapandıktan sonra göz bebeğinin genişleme hızında belirgin yavaşlama. | Fiziksel muayenede tanının doğruluğunu pekiştirir. |
| Heterokromi | Düşük | Etkilenen gözün iris renginin diğerine göre daha açık olması. | Yalnızca çocukluk çağı ve doğumsal vakaları ayırt etmekte kullanılır. |
| Ters Pitozis | Orta | Alt göz kapağının hafifçe yukarı kalkması. | Gözün içe çökmüş (enofitalmus) gibi görünmesine neden olur. |
Horner sendromu nedenleri, hipotalamustan göze uzanan sempatik sinir yolunun herhangi bir noktasındaki patolojik kesintidir. En tehlikeli nedenler arasında akciğer tepesi tümörleri (Pancoast), şah damarı yırtılmaları (karotis diseksiyonu) ve beyin sapı inmeleri yer alır. Bu belirti, vücudun derinliklerindeki hayati bir hasarın ilk ve bazen tek görsel uyarısıdır.
Nörolojik muayenede saptanan bir Horner tablosu, hekim için bir "dedektiflik" sürecinin başlangıcıdır. Sempatik sinir yolunun anatomik olarak uzun ve dolambaçlı rotası, bu sistemi göğüs kafesi, boyun ve kafa tabanındaki birçok kritik yapıya komşu yapar. Dolayısıyla, göz kapağındaki hafif bir düşüklük aslında mediastende veya boyun derinliklerinde gelişen ciddi bir sürecin dışa vurumudur. Ankara A Life Sağlık Grubu, onkolojik ve vasküler risklerin yönetiminde bu tür "mikro" belirtileri ciddiyetle ele alarak, ileri görüntüleme teknikleriyle altta yatan ana nedeni saptamayı vizyon edinmiştir.
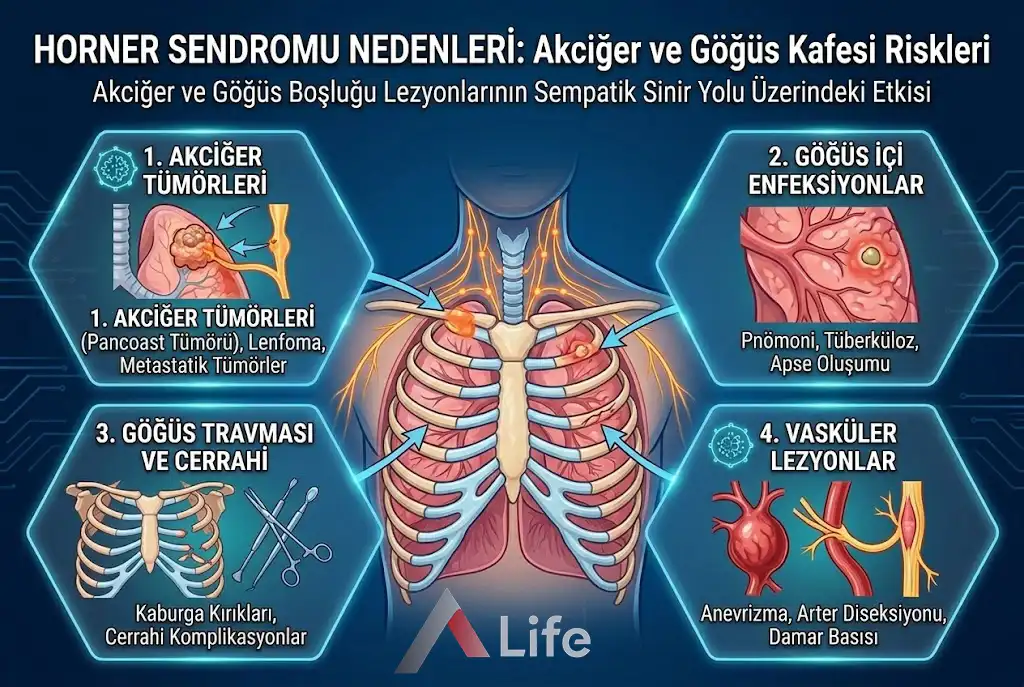
Horner sendromunun onkolojik literatürdeki en dramatik karşılığı Pancoast tümörüdür. Akciğerin en üst ucunda (apeks) yerleşen bu kitleler, tipik akciğer kanseri belirtileri olan öksürük veya nefes darlığından ziyade, komşu sinir yapılarına yaptıkları bası ile kendilerini gösterirler. Sempatik sinir zinciri, akciğer tepesinin hemen üzerinden geçtiği için tümörün doğrudan istilasına veya basısına maruz kalır.
Özellikle uzun süreli sigara kullanımı öyküsü olan bireylerde, Horner sendromu ile birlikte seyreden omuz veya kol ağrısı "Pancoast Sendromu"nun klasik habercisidir. Tümör, sempatik zincirin ikinci nöron liflerini tutarak göz bulgularına yol açar. A Life Sağlık Grubu bünyesindeki onkoloji ve göğüs cerrahisi uzmanlarımız, bu tablonun erken teşhisinde "Düşük Doz Bilgisayarlı Tomografi" (LDCT) taramalarının hayati önemini vurgulamaktadır. Erken evrede yakalanan kitlelerde tedavi başarısı artarken, Horner sendromunun gelişmesi genellikle tümörün çevre dokuları işgal ettiğinin anatomik bir göstergesidir.
Oklosempatik yolun üçüncü nöron aşaması, boyundaki şah damarının (internal karotis arter) dış duvarına bir sarmaşık gibi tutunarak kafatasına girer. Bu anatomik yakınlık, damarsal sorunların doğrudan sinirsel bulgu vermesine neden olur. Karotis arter diseksiyonu, damar duvarının iç tabakasının yırtılması ve kanın duvar katmanları arasına sızmasıdır. Bu durum, damar duvarının genişlemesine ve etrafındaki sempatik liflerin gerilmesine veya ezilmesine yol açar.
Klinik olarak "ani gelişen boyun ağrısı ve aynı taraflı Horner sendromu", aksi kanıtlanana kadar karotis diseksiyonu olarak kabul edilmelidir. Bu durum, felç (inme) riski taşıyan ciddi bir tıbbi acildir. Etimesgut, Pursaklar ve Altındağ’daki merkezlerimizde, bu tür akut tablolarda MR anjiyografi ve BT anjiyografi gibi ileri damar görüntüleme yöntemleri kullanılarak diseksiyonun yeri ve şiddeti saniyeler içinde saptanmaktadır. Erken müdahale, kalıcı bir nörolojik hasarın (inme) önüne geçilmesinde en kritik faktördür.
Sempatik sinir yolu sadece tümör veya damar yırtılmalarıyla değil, mekanik ve cerrahi süreçlerle de kesintiye uğrayabilir:
Travmalar: Boyun bölgesine alınan şiddetli darbeler veya trafik kazaları sonucu oluşan omurga hasarları, sempatik zinciri doğrudan zedeleyebilir.
Aort Anevrizması: Vücudun ana atardamarındaki (aort) genişlemeler, göğüs kafesi içindeki ikinci nöron liflerine baskı yaparak belirti verebilir.
Cerrahi Komplikasyonlar: Tiroit ameliyatları, boyun bölgesi kitle operasyonları veya akciğer cerrahileri sırasında sempatik zincirin kazara hasar görmesi, işlem sonrası kalıcı veya geçici bir Horner tablosu yaratabilir.
A Life Sağlık Grubu’nun cerrahi vizyonu, operasyon öncesi yapılan detaylı anatomik haritalama ile bu tür sinir hasarlarını minimize etmeyi ve hastanın nörolojik bütünlüğünü korumayı hedefler.
Aşağıdaki tablo, sempatik yolun hangi seviyesinde hangi patolojilerin daha sık görüldüğünü özetlemektedir:
| Hasar Seviyesi | Anatomik Bölge | Yaygın Patolojik Nedenler |
|---|---|---|
| Santral (1. Nöron) | Hipotalamus, Beyin Sapı ve Omurilik (C8-T2 seviyesi). | İnme (Wallenberg Sendromu), Tümörler, Multipl Skleroz (MS), Siringomiyeli. |
| Pre-ganglionik (2. Nöron) | Akciğer Tepesi (Apeks), Üst Göğüs Kafesi, Boyun bölgesi. | Pancoast Tümörü, Aort Anevrizması, Boyun Cerrahisi Travmaları. |
| Post-ganglionik (3. Nöron) | Karotis Arter hattı, Kavernöz Sinüs, Göz Çukuru (Orbita). | Karotis Diseksiyonu (Acil), Küme Baş Ağrısı, Orta Kulak Enfeksiyonu. |
Horner sendromu teşhisi, sempatik sinir yolundaki iletim kesintisini doğrulamak için uygulanan özel göz damlası testleri ve altta yatan nedeni saptayan ileri görüntüleme protokollerinden oluşur. Aproklonidin ve hidroksiamfetamin gibi ajanlarla yapılan bu testler, göz bebeğinin farmakolojik tepkilerini ölçerek hasarın tam yerini belirleyen ve hayati riskleri haritalandıran kritik bir nörolojik süreçtir.
Nöroloji kliniklerinde Horner sendromu şüphesiyle karşılaşıldığında, ilk adım fiziksel bulguları biyokimyasal bir kanıtla desteklemektir. Göz bebeğindeki boyut farkı (anizokori), bazen yapısal bir özellik olabilir; ancak Horner sendromunda bu fark, bir haberleşme hattının kopmasından kaynaklanır. Bu hattın nerede koptuğunu anlamak, bir elektrik tesisatındaki arızayı bulmaya benzer. Ankara A Life Sağlık Grubu, teknolojik tanı gücüyle bu süreci hem modern farmakolojik testlerle hem de radyolojik olarak yöneterek, hastaya en kısa sürede doğru teşhisi koymayı hedefler.
Teşhisin doğrulanmasında günümüzde kullanılan en güvenilir ve hasta dostu yöntem Aproklonidin testidir. Bu test, "Bu gerçekten bir sinir hasarı mı?" sorusuna kesin bir yanıt verir.
Sinir iletimi kesilen göz bebeği, zamanla dışarıdan gelecek uyarılara karşı "aşırı hassas" hale gelir; biz bu duruma tıpta denervasyon hipersensitivitesi diyoruz. Aproklonidin damlatıldığında, normal ve sağlıklı olan göz bebeği bu ilaçtan etkilenmezken, hasarlı olan küçük göz bebeği bu aşırı hassasiyet nedeniyle belirgin şekilde genişler. Sonuç olarak, başlangıçta küçük olan göz bebeği büyür ve iki göz arasındaki asimetri tersine döner. Bu "tersine dönme" olayı, Horner sendromunun tartışmasız klinik kanıtıdır.
Tanı doğrulandıktan sonraki en kritik aşama, hasarın "kaçıncı durakta" (nöron) olduğudur. Bu ayrım, yapılacak görüntüleme yönteminin beyne mi, boyuna mı yoksa akciğerlere mi odaklanacağını belirler.
Hidroksiamfetamin Testi: Bu ilaç, sinir uçlarındaki depolanmış uyarıcı maddeleri salgılatır. Eğer hasar boyun bölgesinden önceyse (birinci veya ikinci nöron), sinir ucu hala sağlamdır ve depolara sahiptir; bu yüzden göz bebeği genişler. Ancak hasar doğrudan şah damarı boyunca veya kafa tabanındaysa (üçüncü nöron), sinir ucu dejenere olmuştur; bu durumda göz bebeği genişlemez.
Düşük Doz Fenilefrin: Özellikle üçüncü nöron hasarlarında, göz bebeği en hafif uyarılara bile tepki verecek kadar hassaslaştığı için, çok düşük konsantrasyonlu fenilefrin damlatıldığında sadece hasta gözün hızla genişlemesi beklenir.
Farmakolojik testler "hasar hangi seviyede?" sorusuna bir yanıt verdikten sonra, radyoloji birimimiz devreye girerek "neden?" sorusuna anatomik bir yanıt arar.
MR ve MR Anjiyografi: Beyin sapındaki inmelerin ve hayati risk taşıyan şah damarı yırtılmalarının (karotis diseksiyonu) saptanmasında en güvenilir yoldur. Özellikle boyun veya baş ağrısı eşlik eden Horner vakalarında damar duvarının bütünlüğü saniyeler içinde incelenir.
Bilgisayarlı Tomografi (BT): Akciğer tepesindeki olası kitleleri veya göğüs kafesi içindeki baskıları görüntülemek için altın standarttır. Ankara lokasyonlarımızdaki (Etimesgut, Pursaklar, Altındağ) ileri teknolojik cihazlar, bu taramaları en yüksek çözünürlükle gerçekleştirerek gizli odakları saptar.
Ankara’da Horner Sendromu tanısı konulan hastalar için en kritik aşama, teşhisin hızla anatomik bir haritaya dökülmesidir. Başkentin sağlık altyapısı, özellikle karmaşık nörolojik tabloların yönetimi için ileri düzey olanaklar sunmaktadır. Ankarada nöroloji uzmanları tarafından yönetilen bu süreçte, hastanın göz bulgularının arkasında yatan gizli patolojiyi saptamak bir "zamana karşı yarış" niteliği taşıyabilir. Özellikle ani gelişen vakalarda, şah damarı yırtılması (diseksiyon) veya akciğer kitleleri gibi durumların hızla dışlanması gerekir.
Neden A Life Sağlık Grubu (Multidisipliner Yaklaşım)?
A Life Sağlık Grubu; Etimesgut, Pursaklar ve Altındağ lokasyonlarındaki tam teşekküllü hastaneleriyle, Horner Sendromu gibi tek bir branşı aşan vakalarda "Bütünleşik Tanı ve Tedavi" protokolü uygulamaktadır. Grubun nöroloji vizyonu, sadece muayene odasında sınırlı kalmaz; radyoloji, göğüs cerrahisi ve onkoloji disiplinlerini aynı masa etrafında birleştirir.
Etimesgut Şubesi: İleri görüntüleme (MR, BT Anjiyografi) altyapısı ile özellikle vasküler nedenli Horner vakalarında saniyeler içinde tanı konulmasını sağlar.
Pursaklar Şubesi: Onkolojik tarama ve göğüs hastalıkları birimiyle koordineli çalışarak, Pancoast tümörü gibi akciğer kaynaklı risklerin erken teşhisinde kritik rol oynar.
Altındağ Şubesi: Ankara’nın merkezinde, nöro-oftalmolojik değerlendirmeler ve girişimsel müdahaleler için hastalarına hızlı erişim imkanı sunar.
A Life bünyesindeki uzman kadromuz, Horner Sendromu'nu bir "göz sorunu" olarak değil, vücudun anatomik bir haritası olarak değerlendirir. "Diagnostic Power" (Tanısal Güç) vizyonumuz, en karmaşık sempatik yol hasarlarını bile saptayarak, hastaya sadece bir teşhis değil, güvenli bir tedavi yol haritası sunmayı amaçlar.
Lütfen size ulaşabilmek için aşağıdaki alanları doldurunuz
Horner sendromu nedir tıp literatüründe, beyinden göze ve yüze giden sempatik sinir yolundaki bir hasar sonucu ortaya çıkan nörolojik bir durumdur. Genellikle tek taraflı belirti veren bu sendrom; göz kapağı düşüklüğü, göz bebeği küçülmesi ve terleme azlığı ile karakterizedir. Altta yatan ciddi bir sağlık sorununun habercisi olabildiği için profesyonel ve hızlı bir teşhis süreci gerektirir.
Horner sendromu belirtileri arasında en tipik olanlar; üst göz kapağında hafif düşme, göz bebeğinin diğerine göre daha küçük kalması ve yüzün etkilenen tarafında terleme olmamasıdır. Ayrıca göz küresinin hafifçe içeri çökmesi (enoftalmi) de görülebilir. Claude Bernard olarak da anılan bu belirtiler, yüzdeki belirgin asimetri sayesinde uzman hekimler tarafından klinik muayene sırasında kolayca fark edilebilir.
Horner sendromu triadı, hastalığın teşhisinde kullanılan üç ana bulguyu ifade eder: pitozis (göz kapağı düşüklüğü), miyozis (göz bebeği küçülmesi) ve anhidrozis (terleme azlığı). Bu klasik üçlü, sempatik sinir liflerinin işlevini yitirdiğinin kesin bir göstergesidir. Teşhis aşamasında bu triadın eksiksiz veya kısmi olarak saptanması, hasarın sinir yolu üzerindeki tam konumunu belirlemek adına cerrahlar için profesyonel bir rehberdir.
Horner sendromu hangi sinir sistemini etkiler sorusunun cevabı, otonom sinir sisteminin sempatik bölümüdür. Hipotalamustan başlayan bu yol, omurilikten geçerek akciğer tepesine uğrar ve boyun damarları üzerinden göze ulaşır. Bu uzun rotadaki herhangi bir tümör, damar genişlemesi veya travma, sinir iletimini keserek sendromun ortaya çıkmasına neden olan teknik bir nörolojik aksaklık yaratır.
Horner sendromu nedenleri arasında boyun travmaları, şah damarı (karotis) diseksiyonu, orta kulak enfeksiyonları ve beyin sapı hasarları yer alabilir. Ancak en dikkat çekici nedenler arasında göğüs boşluğundaki kitleler ve sinir yoluna baskı yapan vasküler sorunlar bulunur. Sendromun kaynağını saptamak için MR veya BT gibi görüntüleme yöntemleri kullanılarak, sinir yolundaki hasarın primer sebebi profesyonelce araştırılmalıdır.
Horner sendromu akciğer kanseri vakalarında, tümörün akciğerin tepe kısmına yerleşip bölgedeki sempatik sinir zincirine baskı yapmasıyla görülür. Horner sendromu akciğer dokusundaki bu yayılımın erken bir belirtisi olabilir. Göz ve yüzdeki bu ani değişimler, akciğerde henüz başka bir belirti vermemiş olan tümörlerin saptanmasında onkoloji uzmanları için hayati ve uyarıcı bir klinik veri sunar.
Pancoast tümörü horner sendromu ilişkisi, akciğerin en üst ucunda yerleşen tümörlerin sempatik sinir düğümlerini (yıldız ganglion) doğrudan tahrip etmesinden kaynaklanır. Bu durumda omuz ağrısı ve kol güçsüzlüğü ile birlikte Horner bulguları da tabloya eklenir. Bu spesifik birleşim, cerrahi planlamada tümörün çevre dokulara ne kadar yayıldığını anlamak açısından uzman cerrahlar tarafından titizlikle değerlendirilmesi gereken kritik bir aşamadır.
Horner sendromu göz odaklı incelendiğinde; etkilenen taraftaki göz bebeğinin karanlıkta yeterince genişleyememesi ve üst göz kapağındaki "yalancı" düşüklük en karakteristik özelliklerdir. Ayrıca göz akındaki damarların genişlemesine bağlı hafif kızarıklık ve nadiren alt göz kapağının normalden daha yukarda durması görülebilir. Bu oküler bulgular, nöro-oftalmolojik muayenede sendromun doğrulanmasını sağlayan ve hasarın ciddiyetini yansıtan profesyonel işaretlerdir.
Horner sendromu tedavisi var mı sorusunun yanıtı, sendromun bir hastalık değil, başka bir sorunun belirtisi olmasıyla ilgilidir. Doğrudan siniri onaracak bir ilaç yoktur; ancak sinire baskı yapan ana neden tedavi edildiğinde belirtiler gerileyebilir. Örneğin, bir enfeksiyon kurutulduğunda veya damarsal bir bası ortadan kaldırıldığında sinir iletimi tekrar düzene girebilir. Bu nedenle tedavi süreci tamamen altta yatan sebebin profesyonelce ortadan kaldırılmasına odaklanır.
Horner sendromu tedavisi, multidisipliner bir yaklaşımla önce hasarın kaynağının saptanmasıyla başlar. Eğer neden bir tümörse onkolojik cerrahi veya radyoterapi, damarsal bir sorunsa girişimsel radyoloji devreye girer. Teşhis netleşmeden yapılan semptomatik müdahaleler yetersiz kalacaktır. Uzman hekimler, sinir yolundaki hasarı durdurmayı ve kalıcı fonksiyon kayıplarını önlemeyi hedefleyen, kişiye özel ve kapsamlı bir tedavi protokolü oluşturarak süreci yönetirler.
Claude Bernard, 19. yüzyılda sempatik sinir sisteminin fonksiyonlarını ve bu sinirlerin kesilmesi durumunda yüzde oluşan değişimleri ilk kez tanımlayan Fransız fizyologdur. Johann Friedrich Horner ise bu klinik tabloyu insanlar üzerinde detaylıca raporlamıştır. Bu nedenle tıp literatüründe her iki bilim insanının onuruna Claude Bernard Horner sendromu olarak adlandırılan bu terim, fizyolojinin cerrahi ve nörolojiyle kesiştiği noktayı temsil eden tarihi bir tanımı ifade eder.
Horner sendromu bulguları, sinir yolundaki hasarın şiddetine ve nedenine bağlı olarak geçici veya kalıcı olabilir. Sinir lifleri tamamen kopmuşsa veya ağır bir travma söz konusuysa pitozis ve miyozis kalıcı hale gelebilir. Ancak bası yaratan kitlelerin erken çıkarılması veya iltihabi durumların hızla giderilmesi durumunda sinir sistemi kendini yenileyebilir. Erken teşhis, doku onarımı ve fonksiyonların geri kazanılması için cerrahi başarıda en belirleyici etkendir.
7/24 tüm soru ve sorunlarınız için buradayız.