İnsizyonel biyopsi, büyük bir tümörün, dokunun veya şüpheli lezyonun kesin tanısını koymak amacıyla, dokunun tamamını çıkarmadan sadece bir kısmının cerrahi olarak alınması işlemidir. Genellikle lezyonun çok büyük olduğu veya kritik organlara yakınlığı nedeniyle tamamının çıkarılmasının riskli olduğu durumlarda tercih edilir. Bu yöntem, patoloji laboratuvarında yapılacak detaylı inceleme için "temsili bir örnek" sağlar ve hastanın tedavi haritasını (cerrahi, kemoterapi veya radyoterapi) belirleyen en kritik adımdır.
İnsizyonel biyopsi, tıbbi tanı sürecinde "altın standart" kabul edilen, şüpheli bir kitlenin veya geniş bir doku bozukluğunun karakterini belirlemek için dokunun sadece bir kısmının cerrahi olarak çıkarılması işlemidir. Genellikle lezyonun çok büyük olduğu, kritik damar ve sinir yapılarına yakın yerleştiği veya tüm dokunun çıkarılmasının ciddi estetik ve fonksiyonel kayıplara yol açacağı durumlarda uygulanır. Bu yöntem, patoloji uzmanına hastalığın kökeni hakkında kapsamlı bilgi veren "temsili bir doku mimarisi" sağlar.
Bu işlem, sadece bir hücre örneği almak değil, dokunun katmanlarını ve hücrelerin birbirleriyle olan ilişkisini analiz etmek için yapılır.
Doku Bütünlüğü: İnce iğne aspirasyon biyopsilerinin aksine, insizyonel biyopside dokunun mimari yapısı korunur. Bu durum, patoloğun hücrelerin yayılım hızını ve tipini çok daha kesin bir şekilde belirlemesine olanak tanır.
Kama (Wedge) Tekniği: Cerrah, genellikle lezyonun en aktif, en "canlı" göründüğü kenar bölgesinden kama şeklinde bir parça alır. Bu parça hem hastalıklı dokuyu hem de mümkünse sağlıklı doku sınırını içerir.
Derinlik Odaklı Örnekleme: Yüzeyel örneklerin aksine, insizyonel biyopsi dokunun derin katmanlarına iner. Özellikle deri altı yerleşimli tümörlerde ve derin doku hastalıklarında bu derinlik hayati önem taşır.
Kapsamlı Patolojik Haritalama: Patologlar, dokunun sadece hücre tipine değil, damar yapısına, bağ dokusuyla ilişkisine ve inflamasyon (iltihap) derecesine bakarak kesin tanı koyar.
Tedavi Protokolünü Şekillendirir: Biyopsi sonucu gelmeden yapılan büyük cerrahiler geri dönüşü olmayan hatalara yol açabilir. İnsizyonel biyopsi, cerraha "Yol haritan nedir?" sorusunun bilimsel cevabını verir.
Eğer bir lezyon şu kriterlere sahipse, insizyonel biyopsi ilk ve en doğru seçenektir:
Boyut: Lezyonun çapı 2 santimetreden büyükse.
Lokasyon: Göz kapağı, burun ucu, el içi gibi doku kaybının telafisinin zor olduğu bölgelerdeyse.
Şüphe Derecesi: Kitlenin kötü huylu (malign) olma ihtimali yüksekse ve agresif bir tedavi planlanıyorsa.
Sistemik Hastalıklar: Tümör dışında, deride yaygın seyreden karmaşık inflamatuar hastalıkların (lupus, derin vaskülit vb.) kesin tanısı için.
Kritik Not: İnsizyonel biyopsi, "tedavi edici" değil, "yol gösterici" bir cerrahi müdahaledir. Buradaki amaç tümörü bitirmek değil, düşmanı tam olarak tanımaktır.
Cerrahi tanı sürecinde en sık karşılaşılan iki temel yöntem insizyonel biyopsi ve eksizyonel biyopsidir. Her iki prosedür de kesin tanı koymayı hedefler; ancak uygulama amaçları, doku örnekleme hacimleri ve cerrahi stratejileri bakımından birbirlerinden keskin çizgilerle ayrılırlar. Doğru yöntemin seçilmesi, hastanın tedavi sürecinin başarısı ve doku bütünlüğünün korunması açısından kritik bir karardır.
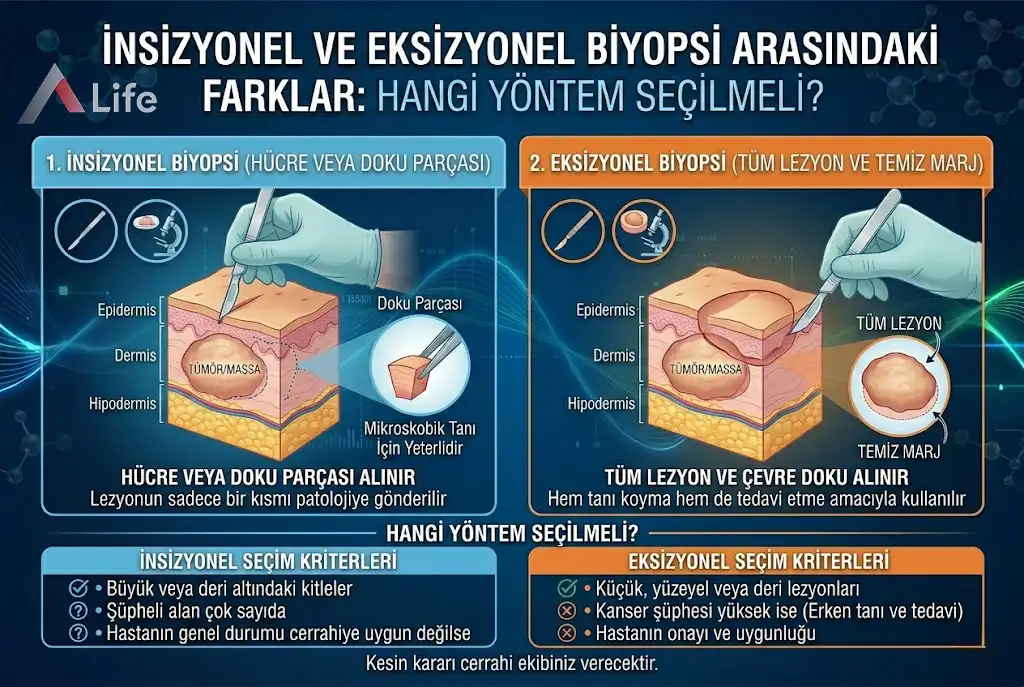
İki yöntem arasındaki farkı anlamak için şu temel mantık kullanılır:
İnsizyonel Biyopsi (Kısmi): Büyük bir kitlenin veya doku bozukluğunun karakterini anlamak için yapılan "teşhis amaçlı" bir müdahaledir. Tümörün tamamına dokunulmaz, sadece temsilci bir parça alınır.
Eksizyonel Biyopsi (Tam): Şüpheli lezyonun, çevresindeki bir miktar sağlıklı dokuyla birlikte tamamen çıkarılmasıdır. Bu yöntem hem teşhis hem de tedavi edici (terapötik) özellik taşır.
| Özellik | İnsizyonel Biyopsi | Eksizyonel Biyopsi |
|---|---|---|
| İşlem Amacı | Yalnızca kesin tanı koymak. | Tanı koymak ve lezyonu tamamen tedavi etmek. |
| Lezyon Boyutu | Genellikle 2 cm'den büyük kitleler. | Genellikle 2 cm'den küçük lezyonlar. |
| Uygulama Alanı | Geniş kitleler, kritik organ veya damar komşulukları. | Benler, küçük kistler, yüzeysel ufak kitleler. |
| Cerrahi Kesi | Küçük bir "kama" veya "pencere" şeklinde kesi. | Elips şeklinde, geniş güvenlik sınırı içeren kesi. |
| Patoloji Sonrası | Sonuca göre ana ameliyatın kapsamı planlanır. | Genellikle ek bir cerrahi müdahale gerekmez. |
Cerrah, biyopsi yöntemine karar verirken lezyonun biyolojik davranışını ve hastanın klinik durumunu değerlendirir.
Şu durumlarda İnsizyonel Biyopsi yapılır:
Kitle çok büyükse ve tamamını çıkarmak büyük bir cerrahi travma yaratacaksa.
Kitlenin damar, sinir veya kemik gibi hayati yapılara çok yakın olması nedeniyle "tam temizleme" öncesi doku tipinin bilinmesi şartsa.
Sarkom (yumuşak doku kanseri) şüphesi varsa ve ana cerrahiden önce tümörün saldırganlık derecesi (grade) belirlenmek isteniyorsa.
Şu durumlarda Eksizyonel Biyopsi yapılır:
Lezyon küçükse (Örn: 1 cm çapında bir ben).
Lezyonun tamamını çıkarmak hastaya fonksiyonel veya estetik bir zarar vermeyecekse.
Klinik şüphe çok yüksekse ve lezyonun bir parçasını almak, geride kalan kısmı "uyandırma" (yayılım) riski taşıyorsa (Örn: Melanom şüphesi olan benler).
Önemli Not: Eksizyonel biyopsi yapıldığında lezyon tamamen çıkarılmış olsa da, patoloji raporunda "cerrahi sınırlar" incelenir. Eğer sınırlarda hastalık devam ediyorsa, eksizyonel biyopsi sonrası "re-eksizyon" (tekrar genişletme) gerekebilir.
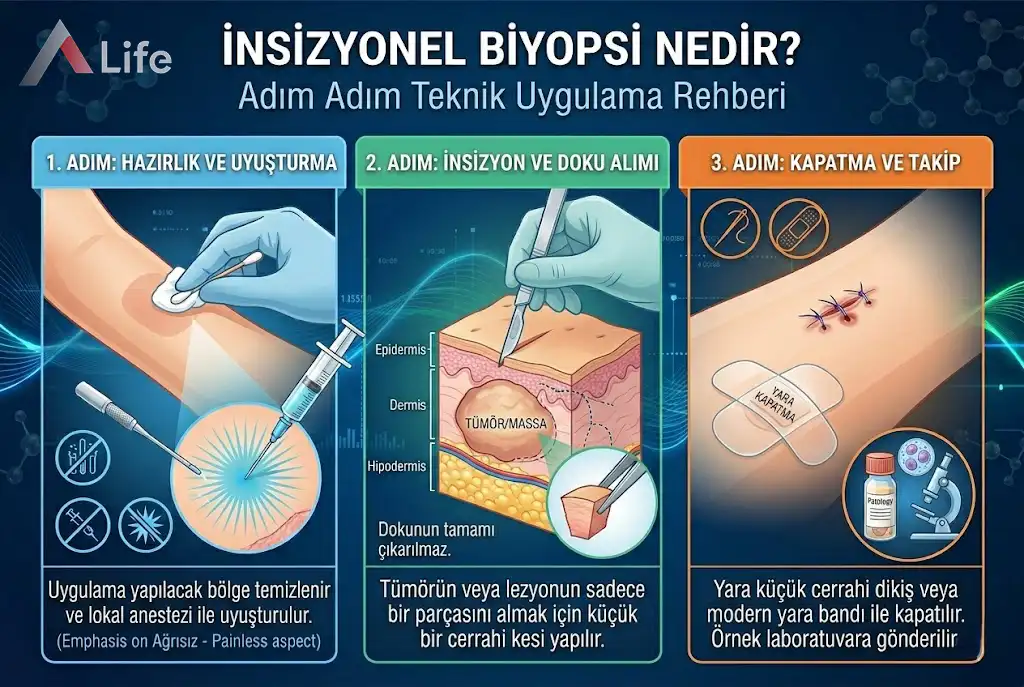
İnsizyonel biyopsi, tanısal doğruluğu en üst düzeye çıkarmak için planlanan, titiz bir cerrahi prosedürdür. İşlem, lezyonun büyüklüğüne ve konumuna bağlı olarak poliklinik şartlarında veya steril ameliyathane ortamında gerçekleştirilebilir. Temel amaç, doku mimarisini bozmadan patoloji uzmanına yeterli veriyi sağlayacak en ideal parçayı "temsili" olarak almaktır.
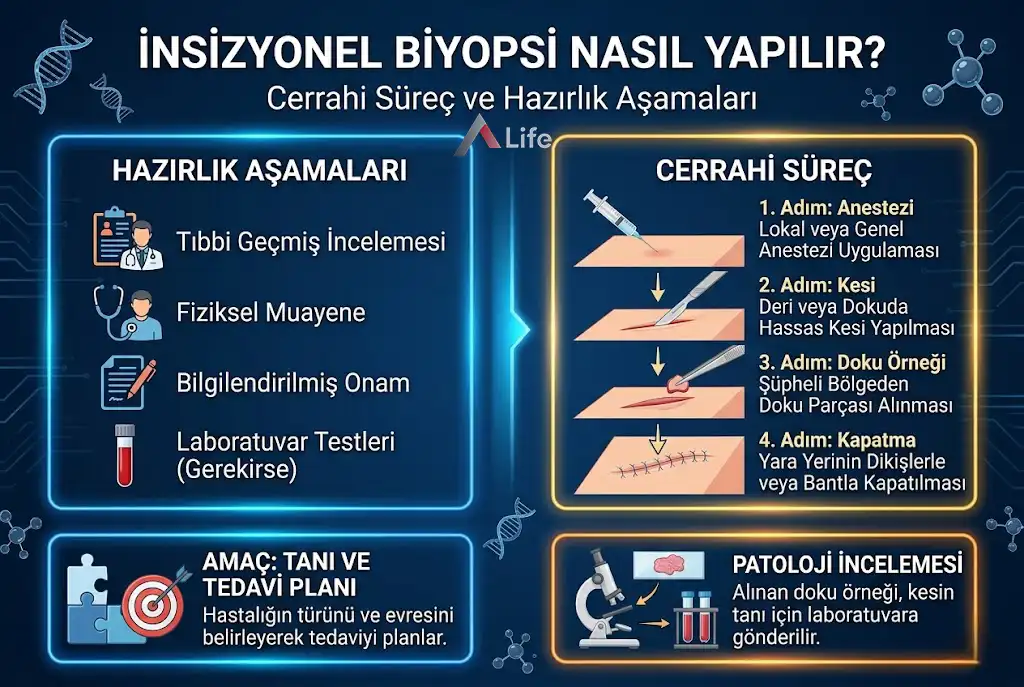
İşlem öncesinde cerrah, lezyonun sınırlarını ve çevre dokularla ilişkisini fiziksel muayene veya gerekirse görüntüleme (ultrason, MR vb.) yöntemleriyle değerlendirir.
Lokal Anestezi: Çoğu insizyonel biyopsi, sadece işlem yapılacak bölgenin uyuşturulduğu lokal anestezi altında yapılır. Bu yöntemle hasta tamamen uyanıktır ancak işlem bölgesinde hiçbir ağrı veya acı hissetmez.
Sedasyon ve Genel Anestezi: Kitle çok derindeyse, işlem süresi uzun olacaksa veya pediatrik vakalarda "uyutarak" işlem yapılması tercih edilebilir.
İlaç Kontrolü: Kan sulandırıcı (aspirin vb.) ilaç kullanan hastaların, işlemden birkaç gün önce doktor kontrolünde doz ayarlaması yapması, kanama riskini minimize etmek için şarttır.
İşlem, cerrahi onkoloji prensiplerine uygun olarak şu aşamalardan geçer:
Sterilizasyon ve Alan Hazırlığı: Biyopsi yapılacak bölge antiseptik solüsyonlarla dezenfekte edilir ve steril cerrahi örtülerle sınırlandırılır.
Stratejik Kesi (İnsizyon): Cerrah, neşter yardımıyla lezyonun en aktif ve patolojik olarak en zengin bölgesini hedefleyerek derin bir kesi yapar.
Kama (Wedge) Tekniği: Doku, genellikle bir "dilim" veya "kama" şeklinde çıkarılır. Bu parça, lezyonun yüzeyinden derinliğine kadar tüm katmanları ve mümkünse sağlıklı doku sınırını içermelidir.
Doku Koruma: Alınan parça, hücrelerin canlılığını ve yapısını koruyan özel bir fiksatif (formalin) solüsyonuna yerleştirilerek vakit kaybetmeden patoloji laboratuvarına sevk edilir.
Hemostaz ve Kapatma: Kesi yapılan bölgedeki sızıntılar koter veya baskı yardımıyla durdurulur. Ardından, doku bütünlüğünü sağlamak için estetik dikişler (sütür) atılır.
Pansuman: Yara bölgesi temizlenir ve koruyucu, steril bir bandajla kapatılır.
Büyük bir kitle içinde farklı karakterde hücre grupları bir arada bulunabilir. İnsizyonel biyopsinin başarısı, kitlenin sadece "yüzeyinden" değil, asıl hastalığı yansıtan "merkezi ve çevre dokuyla birleşen geçiş bölgelerinden" parça alınmasına bağlıdır. Yanlış noktadan veya çok yüzeyel alınan bir parça, gerçek tanının gözden kaçmasına veya hatalı sonuçlara neden olabilir. Bu nedenle tecrübeli cerrahi yaklaşım, tanı doğruluğunun en büyük güvencesidir.
İnsizyonel biyopsi cerrahi bir işlem olduğu için, uygulama sonrası yara yerinin korunması ve doğru pansuman prosedürlerinin izlenmesi, komplikasyon riskini minimize eder ve iyileşme hızını artırır. Bu süreçte dokunun enfeksiyondan korunması, patoloji sonucu kadar kritik bir öneme sahiptir.
Cerrahi müdahalenin ardından yara bölgesi genellikle steril bir bandaj ile kapatılır. Bu aşamada dikkat edilmesi gereken temel noktalar şunlardır:
Bandajın Korunması: Aksi belirtilmedikçe, ilk 24 ila 48 saat boyunca biyopsi üzerindeki bandaj açılmamalı ve bölge kuru tutulmalıdır.
Su Teması ve Duş: Yara yerinin nemlenmesi enfeksiyon riskini artırabilir. Genellikle işlemden 48 saat sonra, doktorunuzun onayı ile yara bölgesini ovmadan duş alınabilir.
Fiziksel Aktivite: Biyopsi yapılan bölgedeki dikişlerin gerilmemesi için ağır kaldırmaktan ve zorlayıcı egzersizlerden en az 3-5 gün kaçınılmalıdır.
İkinci günden itibaren pansumanın yenilenmesi gerekebilir. Evde uygulanabilecek standart bakım adımları şu şekildedir:
Temizlik: Ellerinizi sabunla iyice yıkayın. Bandajı nazikçe çıkarın.
Antiseptik Uygulama: Doktorunuzun reçete ettiği solüsyon veya merhemi, steril bir gazlı bez yardımıyla yara üzerine uygulayın.
Kapatma: Yarayı temiz bir yara bandı veya gazlı bez ile kapatarak dış ortamla temasını kesin.
Kontrol: Her pansuman sırasında dikiş hattında aşırı kızarıklık veya akıntı olup olmadığını kontrol edin.
İnsizyonel biyopsi sonrası dikişlerin alınma süresi, işlemin yapıldığı vücut bölgesinin kanlanma hızına ve hareketliliğine göre değişkenlik gösterir:
Yüz ve Boyun Bölgesi: 5 - 7 Gün
Gövde ve Kollar: 7 - 10 Gün
Bacaklar ve Sırt: 10 - 14 Gün
İz (Skar) Durumu: İnsizyonel biyopsi küçük bir kesi üzerinden yapıldığı için iyileşme sonrası kalan iz genellikle minimaldir. İyileşme tamamlandıktan sonra doktorunuzun önereceği iz giderici kremler, estetik sonucun çok daha iyi olmasını sağlar.
İyileşme süreci genellikle sorunsuz ilerler; ancak aşağıdaki durumlarda vakit kaybetmeden cerrahınıza danışmalısınız:
Durdurulamayan sızıntı veya aktif kanama.
Yara çevresinde giderek artan ısı artışı ve zonklama şeklinde ağrı.
Sarı veya yeşil renkli, kötü kokulu akıntı.
Yüksek ateş veya halsizlik.
İnsizyonel biyopsi sonrası hastalar için en önemli aşama laboratuvar raporudur.
Standart Değerlendirme: Dokunun patoloji laboratuvarında fiksasyon, bloklama ve boyama aşamalarından geçmesi genellikle 3 ila 7 iş günü sürer.
Özel Tetkikler: Eğer hastalığın türünü netleştirmek için immünohistokimyasal boyamalar gerekirse, bu süre 10-15 güne kadar uzayabilir. Kesin tanı konulduktan sonra tedavi haritanız uzman doktorunuz tarafından planlanır.
İnsizyonel biyopsi sonrası patoloji laboratuvarından gelen rapor, hastanın tedavi sürecindeki en kritik belgedir. Bu rapor, alınan doku parçasının mikroskobik incelemesini, hücrelerin davranış biçimini ve hastalığın tam adını içerir. İnsizyonel biyopsinin temel amacı "teşhis" olduğu için, çıkan sonuç sonraki tüm cerrahi ve tıbbi adımları belirleyen bir yol haritası görevi görür.
Raporlarda kullanılan tıbbi terminoloji, hastalığın karakterini tanımlar. En sık karşılaşılan terimler şunlardır:
Benign (İyi Huylu): Dokunun kanserleşme eğilimi göstermediğini ve genellikle sınırlı bir büyüme sergilediğini ifade eder. Bu durumda ek bir cerrahi müdahale gerekmeyebilir.
Malign (Kötü Huylu): Hücrelerin kontrolsüz çoğaldığını ve çevre dokulara yayılma (invazyon) potansiyeli taşıdığını gösterir. Bu sonuç, kapsamlı bir tedavi planlamasını zorunlu kılar.
Atipi veya Displazi: Hücrelerin normal görünmediğini ancak henüz tam bir kanser formuna dönüşmediğini belirtir. Bu durum "öncü lezyon" olarak kabul edilir ve genellikle dokunun tamamen çıkarılmasını gerektirir.
Diferansiyasyon (Derecelendirme): Hücrelerin köken aldığı normal dokuya ne kadar benzediğini gösterir. "İyi diferansiye" tümörler daha yavaş seyrederken, "az diferansiye" tümörler daha agresif davranabilir.
Patoloji sonucu kesinleştiğinde, cerrah ve ilgili branş hekimleri (onkolog, radyolog vb.) şu kararlardan birini verir:
| Patoloji Sonucu | Beklenen Yaklaşım | Tedavi Hedefi |
|---|---|---|
| İyi Huylu (Benign) | Gözlem, periyodik takip veya minimal cerrahi eksizyon. | Sağlıklı dokuyu korumak ve kitlenin büyümesini takip etmek. |
| Kötü Huylu (Malign) | Geniş Cerrahi (Radikal Eksizyon) ve Onkolojik Konsültasyon. | Tümörün tamamını temiz cerrahi sınırlarla çıkararak yayılımı önlemek. |
| Belirsiz (Şüpheli) | İleri moleküler tetkik (IHK) veya biyopsinin tekrarlanması. | Hücrenin karakterini netleştirerek tanıyı kesinleştirmek. |
| Enflamatuar Durum | İlaç tedavisi (Antibiyotik, Steroid vb.). | Enfeksiyonu veya otoimmün tepkiyi durdurarak doku hasarını önlemek. |
Özellikle kötü huylu tümörlerde, insizyonel biyopsi ile konulan tanı tek başına yeterli olmayabilir. Tanı sonrası genellikle şu süreç işletilir:
Görüntüleme: Hastalığın vücudun diğer bölgelerine yayılıp yayılmadığını anlamak için BT, MR veya PET-CT çekilir.
Evreleme: Patoloji sonucu ve görüntüleme bulguları birleştirilerek hastalığın evresi belirlenir.
Onkoloji Konseyi: Cerrahi onkoloji, tıbbi onkoloji ve radyasyon onkolojisi uzmanları bir araya gelerek cerrahinin mi, kemoterapinin mi yoksa radyoterapinin mi ilk sırada uygulanacağına karar verir.
İnsizyonel biyopsi sadece bir parçayı hedeflediği için raporlarda "cerrahi sınırlar pozitiftir" ifadesi yer alabilir. Bu durum bir hata değil, işlemin doğası gereğidir. Çünkü lezyonun tamamı değil, sadece tanı için bir parçası alınmıştır. Kesin cerrahi müdahale yapıldığında hedef, bu sınırların "negatif" (temiz) gelmesini sağlamaktır.
Ankara’da insizyonel biyopsi kararı, sadece bir doku örneği alınması değil; potansiyel bir tedavi sürecinin en kritik virajıdır. Bu işlemin nerede ve kimin tarafından yapıldığı, ileride yapılacak olan ana cerrahinin başarısını doğrudan etkiler. A Life Sağlık Grubu, cerrahi onkoloji prensiplerine tam uyum ve hızlı patolojik tanı entegrasyonu ile bu süreçte Ankara'nın referans merkezi konumundadır.
Hastanelerimizde her biyopsi, "doğru tanı, minimum travma" vizyonuyla, estetik ve fonksiyonel kaygılar bir arada tutularak planlanır.
A Life Farkı: Onkolojik Cerrahi Disiplini
Doğru Kesi Stratejisi: İnsizyonel biyopsi yapılırken atılan kesi, ileride yapılacak asıl ameliyatın sahasını bozmayacak şekilde planlanır. Bu, özellikle yumuşak doku tümörlerinde (sarkom vb.) tümörün yayılmasını önlemek için hayati bir cerrahi kuraldır.
Mikro-Cerrahi Hassasiyet: Lezyonun en doğru bölgesinden (canlı doku sınırı) örnek alırken, çevredeki ana damar ve sinir yapılarını milimetrik hassasiyetle koruyoruz.
Hızlı Patoloji Entegrasyonu: Tanı sürecindeki belirsizlik hastalarımız için en zor dönemdir. A Life’ın ileri teknoloji laboratuvar altyapısı sayesinde, raporlama sürecini "öncelikli" statüsünde yöneterek tedaviye başlama süresini kısaltıyoruz.
Süreç Yönetimi: Biyopsiden Tedaviye
A Life Sağlık Grubu’nda insizyonel biyopsi sonrası süreç şu şekilde işler:
Hızlı Raporlama: Patoloji sonucunuz dijital sistemimize düşer düşmez ilgili cerrahınız tarafından incelenir.
Konsey Kararı: Karmaşık vakalarda ilgili tüm branşlar (Genel Cerrahi, Onkoloji, Radyoloji, Patoloji) bir araya gelerek en agresif ama en güvenli tedavi planını oluşturur.
Kesintisiz İletişim: Hastalarımız, sonuçlarını beklerken veya tedaviye başlarken her adımda şeffaf bir şekilde bilgilendirilir.
Fiyatlarımız ve Uygulama Yöntemlerimiz Hakkında Hızlı Bilgi Alma Formumuzu Kullanabilirsiniz.
İnsizyonel biyopsi, şüpheli bir kitlenin veya dokunun tamamı yerine sadece bir kısmının cerrahi olarak çıkarılması işlemidir. Genellikle kitle çok büyükse veya cerrahi sınırları belirlemek zorsa tercih edilir. Alınan örnek patoloji laboratuvarında incelenerek kesin teşhis konulmasını sağlar. Bu yöntem, büyük tümörlerin doğasını anlamak ve doğru tedavi planını oluşturmak için kullanılan profesyonel bir tanısal prosedürdür.
Tıbbi olarak insizyonel biyopsi ne demek sorusunun cevabı, teşhis koymak amacıyla doku üzerinde yapılan "kesi ile parça alma" işlemidir. Tamamen çıkarmak yerine, dokunun temsil edici bir örneği bistüri yardımıyla alınır. Bu yöntem, özellikle tümörün derinliğini ve tipini belirlemede hayati bir öneme sahiptir. Sinir veya damar gibi kritik yapılara yakın kitlelerde doku bütünlüğünü koruyarak güvenli teşhis imkanı sunar.
Eksizyonel ve insizyonel biyopsi, doku tanısında kullanılan temel cerrahi yöntemlerdir. Eksizyonel biyopsi, şüpheli kitlenin tamamının sağlıklı çevre dokuyla birlikte çıkarılmasını kapsar. İnsizyonel biyopsi ise kitlenin sadece temsil edici bir parçasının alınmasıdır. Hekim, lezyonun boyutuna göre hangi tekniğin güvenli olduğuna karar verir. Her iki yöntem de kanser teşhisinde ve tedavi planlamasında modern tıbbın vazgeçilmez profesyonel tanı araçlarıdır.
Eksizyonel insizyonel biyopsi farkı, temel olarak çıkarılan doku miktarıyla ilgilidir. İnsizyonel yöntem sadece teşhis koymayı hedeflerken, eksizyonel yöntem hem teşhis hem de kitlenin tamamen uzaklaştırılmasını sağlar. Büyük kitlelerde önce insizyonel biyopsi ile tanı konulup ardından kapsamlı ameliyat planlanırken; küçük lezyonlarda tek seferde eksizyonel işlem yapılması profesyonel ve oldukça pratik bir cerrahi yaklaşımdır.
Punch insizyonel biyopsi, kalem benzeri özel bir alet kullanılarak dokudan silindirik bir örnek alınmasıdır. Bu yöntem genellikle deri lezyonlarında tercih edilir. Eğer büyük bir yaradan veya tümörden sadece bir kesit alınacaksa "insizyonel" kategorisine girer. Doku katmanlarının tam derinlikte görülmesini sağlar. Minimal invaziv bir teknik olması nedeniyle iyileşme süreci oldukça hızlıdır ve hastaya cerrahi konfor sunan güvenilir bir tanı aracıdır.
Deri punch insizyonel shave biyopsi yöntemleri, lezyonun derinliğine göre seçilir. Shave yöntemi derinin en üst tabakasını tıraşlar. Punch yöntemi derin, silindirik örnek sunar. İnsizyonel yöntem ise genellikle geniş lezyonlardan bistüri ile kama şeklinde parça alınmasıdır. Bu teknikler patoloğun dokuyu detaylı incelemesine imkan tanır. Teşhis başarısı, lezyon tipine uygun biyopsi yönteminin profesyonelce seçilmesine ve doğru uygulama yapılmasına bağlıdır.
İşlem genellikle lokal anestezi altında steril koşullarda gerçekleştirilir. Cerrah, kitlenin temsil edici bir bölümünü belirleyerek bistüri ile uygun büyüklükte bir parça keser. Alınan örnek patoloji laboratuvarına gönderilmek üzere özel solüsyonlara konur. Kanama kontrolü yapıldıktan sonra kesi yeri dikişle kapatılır. İşlem süresi kısa olup hastalar müdahalenin ardından aynı gün taburcu edilerek ev konforunda dinlenme sürecine profesyonel bir şekilde geçebilirler.
İnsizyonel biyopsi tru cut farkı, doku alma tekniğiyle ilgilidir. Tru-cut, iğneyle küçük parçalar alırken; insizyonel biyopsi cerrahi kesi ile daha bütünlüklü bir örnek sunar. Büyük doku örnekleri, karmaşık tümörlerin teşhisinde daha net patolojik sonuçlar verebilir. Cerrah, kitlenin derinliğine ve yeterli örnek miktarının önemine göre bu iki profesyonel tanı yöntemi arasından hasta için en güvenli ve doğru seçimi yapar.
Bu yöntem genellikle kitle 2 cm'den büyükse veya hayati organlara çok yakınsa tercih edilir. Kitlenin tamamını çıkarmak fonksiyon kaybına yol açacaksa, önce tanıyı netleştirmek için insizyonel işlem yapılır. Patoloji raporuna göre kemoterapi veya kapsamlı bir cerrahi planlanır. Tanısal doğruluğun kritik olduğu ve tedavi haritasının çizileceği karmaşık vakalarda cerrahlar tarafından sıklıkla başvurulan oldukça güvenilir ve profesyonel bir tanı basamağıdır.
İnsizyonel biyopsi sonrası yara yeri 24-48 saat kuru tutulmalı ve pansuman takibi yapılmalıdır. Hafif şişlik normaldir ancak şiddetli ağrı veya kanama durumunda mutlaka hekime başvurulmalıdır. Antibiyotikli merhemlerin kullanımı enfeksiyon riskini önler. Tam iyileşme tamamlanana kadar bölgeyi zorlayacak ağır fiziksel aktivitelerden kaçınmak, doku onarımının sağlıklı tamamlanması için hayati önem taşır. Uzman doktorun bakım talimatlarına uymak başarılı ve hızlı bir iyileşme sağlar.
Biyopsi sonuçlarının çıkma süresi laboratuvarın yoğunluğuna bağlı olarak genellikle 3-7 iş günü arasında değişir. Örnek patolog tarafından boyanarak mikroskop altında incelenir. Bazı durumlarda ek testler gerekebilir; bu durum süreyi biraz uzatabilir. Kesin raporun çıkması, en doğru tedavi planının oluşturulması için beklenmesi gereken bilimsel bir süreçtir. Rapor hazırlandığında uzman cerrah tarafından hastaya detaylı tıbbi bilgilendirme ve yönlendirmeler profesyonelce yapılır.
Uzman cerrahlar tarafından yapıldığında riskleri oldukça düşük bir işlemdir. Her cerrahi müdahalede olduğu gibi nadiren kanama veya enfeksiyon görülebilir. Ancak bu durumlar doğru bakım ve ilaç tedavisiyle kolayca yönetilir. İşlemin sağlayacağı kesin teşhis avantajı, taşıdığı küçük risklerden çok daha değerlidir. Modern teknikler ve sterilizasyon standartları sayesinde işlem güvenliği en üst seviyede tutularak hastanın sağlığı her aşamada profesyonelce korunur ve takip edilir.
7/24 tüm soru ve sorunlarınız için buradayız.