Modern tıp, her geçen gün sınırlarını zorlayarak insan hayatına dokunmaya devam ediyor. Özellikle çocuk sahibi olma hayali kuran ancak biyolojik engellerle karşılaşan çiftler için 2026 yılı, teknolojinin ve empatinin en yüksek seviyede harmanlandığı bir dönemi temsil ediyor. Bu rehberde, anne ve baba olma yolculuğunuzda size ışık tutacak temel kavramları, tüp bebek nedir? sorusunun bilimsel derinliğini ve tüp bebek nasıl yapılır? sürecinin teknik detaylarını en güncel verilerle, bir rehber titizliğinde ele alacağız.
Yasal Uyarı: Bu içerik, Türkiye Cumhuriyeti Sağlık Bakanlığı Üremeye Yardımcı Tedavi yönetmelikleri çerçevesinde, yalnızca tıbbi bilgilendirme amacıyla hazırlanmıştır. Ülkemizde yasal olmayan; donasyon (yumurta/sperm bağışı), taşıyıcı annelik ve tıbbi zorunluluk dışı cinsiyet seçimi gibi uygulamalar kurumumuzda gerçekleştirilmemekte ve bu konuda bilgi verilmemektedir.
Tıbbi literatürde infertilite, korunmasız ve düzenli cinsel ilişkiye rağmen 35 yaş altı kadınlarda bir yıl, 35 yaş üstü kadınlarda ise altı ay boyunca gebelik oluşmaması durumu olarak tanımlanır. Ancak 2026 perspektifinden baktığımızda, infertiliteyi sadece "çocuk sahibi olamama" olarak değil, vücudun üreme sistemindeki bir "fonksiyonel aksama" olarak görmekteyiz.
Dünya Sağlık Örgütü (WHO) verileri, dünya genelinde her 6-7 çiftten birinin bu durumla karşılaştığını göstermektedir. Bu oran, modern yaşamın getirdiği stres, çevresel faktörler ve çocuk sahibi olma yaşının ertelenmesi gibi nedenlerle son yıllarda artış göstermiştir. İnfertilite, tek taraflı bir sorun değildir; vakaların yaklaşık %40’ı erkek kaynaklı, %40’ı kadın kaynaklı, geri kalan %20’si ise her iki partneri de ilgilendiren veya "açıklanamayan" nedenlerden oluşmaktadır.
İnfertiliteyi anlamak, doğru tedavi yöntemine giden yolun ilk adımıdır. 2026 yılında tanı süreçleri, hastanın psikolojik durumunu da gözeten bütüncül bir yaklaşımla yürütülmektedir:
Primer İnfertilite: Daha önce hiç gebelik oluşmamış olması durumudur. Bu durumda genellikle genetik faktörler, yapısal anomaliler veya ileri derecede hormonal düzensizlikler incelenir.
Sekonder İnfertilite: En az bir kez gebelik (canlı doğumla sonuçlanmış olsun ya da olmasın) yaşanmış olmasına rağmen tekrar gebe kalınamamasıdır. Bu durum genellikle yaş faktörü, sonradan gelişen enfeksiyonlar veya cerrahi müdahaleler sonrası oluşan komplikasyonlarla ilişkilendirilir.
Günümüzde tanı yöntemleri o kadar hassaslaşmıştır ki; hormon profili analizleri, ileri düzey spermiyogram testleri, rahim filmi (HSG) ve yüksek çözünürlüklü görüntüleme teknikleri sayesinde sorunun kaynağı çok daha hızlı tespit edilebilmektedir. Unutulmamalıdır ki infertilite bir "karar" değil, tıbbi bir "durumdur" ve modern tıp bu durumu yönetmek için yanınızdadır.
Tüp bebek tedavisi, dışarıdan bakıldığında klinik bir süreç gibi görünse de, aslında başarının %70’inden fazlası mikroskop altında, kimsenin görmediği bir laboratuvar dünyasında şekillenir. Ankara’nın ve Türkiye’nin önde gelen isimlerinden Histoloji ve Embriyoloji Uzmanı Dr. Semra Sertyel, bu sessiz ama hayati dünyada binlerce çiftin ebeveynlik hayalini gerçeğe dönüştüren isimlerin başında gelmektedir. 2026 yılı itibarıyla, teknoloji ve tecrübeyi birleştiren yaklaşımıyla Dr. Sertyel, "zor vaka" olarak tanımlanan süreçlerde dahi umudu temsil etmektedir.
Bir tüp bebek merkezinin başarısı, laboratuvarının kalitesiyle ölçülür. Embriyolog Semra Sertyel’in yönetimindeki laboratuvar süreçleri, sadece standart prosedürleri takip etmekle kalmaz, her hücreye (yumurta ve sperm) "kişiye özel" bir değer atfeder.
Hassas Manipülasyon: Yumurta ve spermin birleştiği o kritik an, Dr. Sertyel’in uzmanlığında en yüksek teknik hassasiyetle yönetilir.
Embriyo Takibinde "Sıfır Hata": 2026 teknolojileri olan Time-Lapse (Sürekli İzleme) sistemleri, Dr. Sertyel’in klinik disipliniyle birleşerek embriyoların en ufak bir stres faktörüne maruz kalmadan büyümesini sağlar.
Bütüncül Yaklaşım: Dr. Sertyel, sadece bir laboratuvar uzmanı değil, aynı zamanda sürecin biyolojik her adımını analiz eden bir bilim insanıdır.
Dr. Semra Sertyel’in başarı hikayelerinin merkezinde, özellikle erkek infertilitesi ve tekrarlayan başarısızlıklar yer alır. Klasik yöntemlerin yetersiz kaldığı durumlarda devreye giren ileri teknikler, onun imzasını taşır.
Özellikle menide sperm bulunmayan (azospermi) vakalarda, cerrahi yöntemle alınan doku örneklerinden o en sağlıklı ve canlı spermi bulup çıkarmak bir "sabır ve uzmanlık" işidir. Semra Sertyel, mikro-TESE vakalarında mikroskobik düzeydeki titizliği ile en umutsuz görünen durumlarda bile döllenmeyi başlatacak hücreyi bulma konusundaki başarısıyla tanınır.
Bu video, A Life Sağlık Grubu’ndan Üroloji Uzmanı Dr. Mesut Tül tarafından hazırlanan, erkek kısırlığında önemli bir tedavi yöntemi olan Mikro TESE işlemini konu almaktadır.
Bir embriyoloğa güvenmek, aslında gelecekteki çocuğunuzun ilk günlerini emanet etmektir. Dr. Semra Sertyel’i öne çıkaran temel özellikler şunlardır:
Deneyim (Experience): Yıllar içinde binlerce farklı vaka üzerinde çalışarak elde edilmiş muazzam bir vaka hafızası.
Uzmanlık (Expertise): Histoloji ve Embriyoloji alanında derinlemesine akademik bilgi ve pratik uygulama gücü.
Otorite (Authoritativeness): Sektör içi eğitimlerde ve canlı yayınlarda sunduğu bilimsel perspektifle meslektaşlarına ve hastalara rehberlik etmesi.
Güven (Trustworthiness): Hasta mahremiyetine ve etik değerlere verdiği önemle, şeffaf bir bilgilendirme süreci yönetmesi.
Özetle; Tüp bebekte başarı bir ekip işidir ve bu ekibin kalbi embriyoloji laboratuvarıdır. Dr. Semra Sertyel, bu kalbin en sağlıklı şekilde atmasını sağlayan, bilimi empatiyle birleştiren bir isimdir. Ankara’da çocuk sahibi olma yolculuğuna çıkan çiftler için onun laboratuvarındaki titiz çalışma, başarının en güçlü teminatıdır.
Tüp bebek (IVF - In Vitro Fertilization), en sade tanımıyla; kadından alınan olgun yumurta hücrelerinin (oosit), erkekten alınan sperm hücreleriyle laboratuvar ortamında birleştirilmesi ve oluşan embriyonun anne rahmine transfer edilmesi işlemidir. Latince "cam içinde" anlamına gelen in vitro terimi, döllenmenin vücut dışında gerçekleşmesini ifade eder.
Ancak 2026 yılında tüp bebek, basit bir laboratuvar işleminin çok ötesine geçmiştir. Bugün IVF; proteomik, genomik ve yapay zeka teknolojilerinin kullanıldığı, her hücrenin mikroskobik düzeyde analiz edildiği dijitalize bir tıbbi süreci kapsar. Bu süreçte amaç, sadece gebelik elde etmek değil, sağlıklı bir bebeği kucağınıza almanızı sağlayacak en güvenli yolu inşa etmektir.
Bu tedavi yöntemi, sadece doğal yolların kapandığı bir çözüm değil, aynı zamanda genetik geçişli hastalıkların önlenmesi için de bir köprüdür:
Fallop Tüplerindeki Hasar veya Tıkanıklık: Yumurtanın rahme ulaşmasını engelleyen fiziksel durumlar, geçmişteki operasyonlar veya dış gebelik öyküleri.
Endometriozis ve Adenomyozis: Rahim içi dokusunun rahim dışında (yumurtalıklar, periton vb.) konumlanarak enflamasyon yaratması ve yumurta kalitesini etkilemesi.
Polikistik Over Sendromu (PKOS): Kronik anovülasyon (yumurtlayamama) durumunda, ilaç tedavisine yanıt vermeyen vakalar.
İleri Derece Erkek Faktörü: Sperm sayısının mililitrede 5 milyonun altında olması, morfolojik bozukluklar veya spermin yumurtayı delme yeteneğinin olmaması.
Azospermi: Menide hiç sperm bulunmaması durumunda, cerrahi yöntemlerle (TESE/TESA) doğrudan testislerden sperm elde edilmesi süreci.
Genetik Geçişli Hastalık Riskleri: Ailede bilinen kalıtsal hastalıkların embriyo aşamasında taranması ihtiyacı.
Tüp bebek tarihçesi, insanlık tarihinin en büyüleyici tıbbi serüvenlerinden biridir. 1970'li yıllarda hayal olarak görülen bu yöntem, bugün milyarlarca dolarlık bir araştırma-geliştirme ağına dönüşmüştür.
25 Temmuz 1978 tarihinde İngiltere’de dünyanın ilk tüp bebeği olan Louise Brown'un doğumu, tıp dünyasında taşları yerinden oynattı. Dr. Patrick Steptoe ve Dr. Robert Edwards tarafından gerçekleştirilen bu ilk başarılı uygulama, o dönemde büyük tartışmalara yol açsa da, bugün 10 milyondan fazla çocuğun hayat bulmasını sağlamıştır. Dr. Robert Edwards, bu devrim niteliğindeki çalışmasıyla 2010 yılında Nobel Tıp Ödülü’ne layık görülmüştür. O dönemde başarı oranları %5-10 seviyelerindeyken, günümüzde bu oranlar uygun adaylarda %60-70 bandına çıkmıştır.
Türkiye, üremeye yardımcı tedavi yöntemlerinde dünyanın önde gelen ilk 5 destinasyonu arasındadır. 1980’lerin sonunda başlayan ilk uygulamalardan bu yana, ülkemizdeki tüp bebek merkezleri en modern laboratuvar altyapısına sahip olmuştur.
2026 yılı itibarıyla Türkiye'deki merkezlerde; "akıllı laboratuvar" sistemleri, RF (Radyo Frekansı) tanımlama ile karışıklığı %100 önleyen çip sistemleri ve embriyo gelişimini simüle eden yazılımlar standart hale gelmiştir.
| Dönem | Teknolojik Yenilik | Tanım ve Başarı Oranına Etkisi |
|---|---|---|
| 1978 - 1985 | Konvansiyonel IVF | Yumurta ve spermin laboratuvarda bir araya getirilmesi. Sperm kalitesi yüksek olan çiftler için halen "altın standarttır". |
| 1992 | ICSI (Intracytoplasmic Sperm Injection) |
Sperm sayısının çok az olduğu veya hareketliliğin bulunmadığı durumlarda döllenme oranlarını %70-80 seviyesine çıkarmıştır. |
| 2000'ler | PGT-A / PGT-M | Embriyolardan alınan biyopsi ile kromozomal anomali riski elenir. Özellikle ileri anne yaşında düşük oranlarını minimize eder. |
| 2015 - 2025 | Vitrifikasyon | "Frozen-Thaw" (Dondurulmuş embriyo transferi) dönemini başlatmış, rahim dinlendirme tekniklerinin başarısını artırmıştır. |
| 2026 | Yapay Zeka (AI) & Morfokinetik | Embriyo bölünme hızını ve şeklini insan gözünden daha hassas analiz eden AI algoritmaları, eve bebek götürme oranlarını (LBR) optimize eder. |
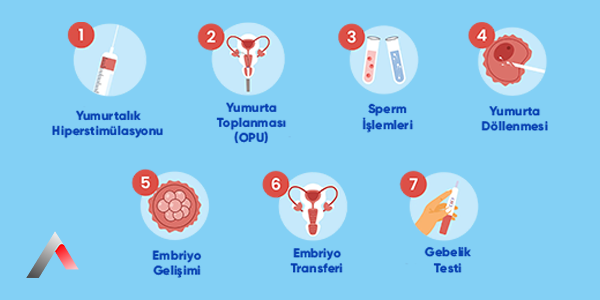
Tüp bebek nasıl yapılır? sorusunun cevabı, yaklaşık 3 haftalık bir süreci kapsayan ve titizlikle planlanmış beş temel aşamadan oluşur. 2026'da bu adımlar, "Hasta Dostu Protokoller" çerçevesinde daha az iğne ve daha az stres odaklı hale getirilmiştir.
Tedavi, adet kanamasının 2. veya 3. günü başlar. Amaç, kadının yumurtalık rezervini optimize ederek tek bir yumurta yerine 10-15 adet sağlıklı yumurta elde etmektir.
Kişiselleştirilmiş Doz: Hastanın AMH (Anti-Müllerian Hormon) değeri ve vücut kitle indeksine göre doz ayarlanır.
İzleme: 2-3 günde bir yapılan ultrason ve E2 (Estradiol) ölçümleriyle folikül gelişimi takip edilir.
Yeni Nesil İlaçlar: 2026'da kullanılan uzun etkili moleküller sayesinde, hastaların her gün iğne yapma zorunluluğu bazı protokollerde ortadan kalkmıştır.

Foliküller 18-20 mm boyutuna ulaştığında, halk arasında "çatlatma iğnesi" denilen HCG veya GnRH analoğu uygulanır.
İşlem Detayı: Tam 36 saat sonra, hafif sedasyon altında, vajinal ultrason eşliğinde bir iğne yardımıyla folikül sıvıları boşaltılır.
Konfor: İşlem sadece 15-20 dakika sürer. Hasta aynı gün taburcu edilir ve genellikle hafif bir adet ağrısı dışında bir şey hissetmez.
Toplanan yumurtalar (oositler), eş zamanlı olarak eşinden alınan sperm örnekleriyle buluşturulur.
Sperm Seçimi (Micro-fluidic Chips): 2026 teknolojisinde, DNA hasarı en az olan spermleri seçmek için "mikroakışkan çip" teknolojisi kullanılır.
ICSI (Mikroenjeksiyon): Embriyolog, en kaliteli spermi mikromanipülatör cihazı ile doğrudan yumurtanın içine yerleştirir. Bu, döllenme garantisini en üst düzeye çıkarır.
Döllenen yumurtalar artık birer embriyodur. Onlar için "inkübatör" adı verilen ve anne rahminin ısısını, pH değerini ve karanlığını taklit eden cihazlarda yaşam başlar.
Time-Lapse (Embriyoskop): Embriyolar dışarı çıkarılmadan, içindeki kameralar sayesinde 7/24 izlenir.
Yapay Zeka (AI) Seçimi: 2026'da kullanılan AI yazılımları, embriyonun bölünme hızını ve simetrisini analiz ederek "gebelik potansiyeli en yüksek" olanı belirler. Bu, gereksiz transferlerin önüne geçer.
Sürecin final aşamasıdır. Genellikle döllenmeden sonraki 5. gün (Blastokist aşaması) tercih edilir.
Transfer İşlemi: Anestezi gerektirmez. Ultrason eşliğinde, ince bir kateter ile embriyo rahim duvarının en uygun noktasına bırakılır.
Tutunma Destekleri: Transfer sonrası "Luteal Faz Desteği" adı verilen progesteron takviyeleri ile rahmin embriyoyu kabul etmesi kolaylaştırılır.
Başarı, sadece laboratuvarın değil, aynı zamanda yaşam biçiminin de bir sonucudur. Modern kliniklerde artık şu yaklaşımlar standart birer parça haline gelmiştir:
Antioksidan Tedaviler: Hücresel yaşlanmayı geciktirmek için yumurta ve sperm kalitesini artıran destekler.
Beslenme Protokolleri: İnflamasyonu azaltan "Akdeniz Tipi Beslenme"nin tedavi başarısını %15 oranında artırdığı klinik olarak kanıtlanmıştır.
Psikolojik Destek ve Stres Yönetimi: Kortizol seviyelerinin dengelenmesi, rahim kanlanmasını olumlu etkiler.
Rahim Dinlendirme (Frozen Embryo Transfer): İlaçların etkisinin geçmesi için embriyolar dondurulur ve bir sonraki ay, tamamen doğal bir rahim ortamına transfer edilir.
Tüp bebek tedavisi, sadece tıbbi bir prosedür değil; sabır, teknoloji ve inançla örülü bir yolculuktur. 2026 yılındaki teknolojik imkanlar, bu yolculuğu geçmişe oranla çok daha konforlu ve yüksek başarı şansına sahip bir hale getirmiştir. Tıbbi otoritemiz (E-E-A-T) ve yılların tecrübesiyle vurgulamak isteriz ki: İnfertilite bir son değil, modern tıbbın sunduğu çözümlerle aşılabilecek bir basamaktır.
Her çiftin hikayesi özeldir ve her tedavi planı o hikayeye göre yazılmalıdır. Bizler, bilimin tüm imkanlarını sizin hayallerinizle birleştirmek için buradayız.
Tüp bebek süreci, biyokimyasal bir mucizenin laboratuvar ortamında kontrollü bir şekilde yönetilmesidir. 2026 vizyonuyla, her adımda "kişiselleştirilmiş tıp" (personalized medicine) ilkeleri uygulanmaktadır. İşte adım adım modern IVF süreci:
Tüp bebek yolculuğunun en kritik evresi, henüz tedaviye başlamadan yapılan kapsamlı değerlendirmedir. Bu aşama, sadece bir kontrol değil, gebeliğe giden yolun mühendislik planıdır.
Adım 1: Over Rezervinin ve Hormonal Dengenin Analizi: Tedaviye başlanmadan önce kadının yumurtalık kapasitesi (AMH - Anti Müllerian Hormon) ve antral folikül sayımı (AFC) ile netleştirilir. 2026 standartlarında, sadece bazal hormonlara bakılmamakta, aynı zamanda hastanın genetik varyasyonlarına göre hangi ilaca ne kadar tepki vereceği "farmakogenetik" testlerle öngörülebilmektedir.
Adım 2: Uterin Kavite (Rahim İçi) Değerlendirmesi: Embriyonun tutunacağı "toprak" olan rahim içi, yüksek çözünürlüklü 4D ultrasonografi veya gerekli durumlarda "Ofis Histeroskopi" ile incelenir. Polipler, miyomlar veya rahim perdeleri (septum) bu aşamada tespit edilerek transfer öncesi cerrahi olarak düzeltilir.
Adım 3: Endometrial Reseptivite ve Mikrobiyota Analizi: Günümüzde "ERA" (Endometrial Receptivity Analysis) testleri ile rahmin embriyoyu kabul edeceği "implantasyon penceresi" tam saatiyle belirlenebilmektedir. Ayrıca, rahim içindeki faydalı bakteri dengesini ölçen Emma ve Alice testleri ile enfeksiyon riskleri transfer öncesi elimine edilir.
Adım 4: Kişiselleştirilmiş Protokol Seçimi: Hastanın yaşına, kilosuna ve tıbbi geçmişine göre "Antagonist Protokol", "Uzun Protokol" veya "Mini-IVF" gibi seçeneklerden en uygun olanı belirlenir. Bu adım, aşırı uyarılma sendromu (OHSS) riskini minimize ederken maksimum kaliteli yumurta sayısına ulaşmayı hedefler.
Yumurtalıkların uyarılması süreci, yaklaşık 10-12 günlük bir ilaç kullanım dönemini kapsar. Bu süreçte amaç, kadının her ay doğal olarak ürettiği tek bir yumurta yerine, laboratuvarda seçme şansı tanıyacak kadar çok sayıda folikül geliştirmektir.
Adım 1: Folikül Gelişiminin Takibi: Hasta, tedavi süresince 2-3 günde bir kliniğe çağrılır. Transvajinal ultrasonografi ile foliküllerin (yumurta içeren kesecikler) büyüme hızları milimetrik olarak ölçülür. 2026'da kullanılan yapay zeka destekli ultrason cihazları, folikül hacimlerini otomatik hesaplayarak ilaç dozunu anlık olarak optimize eder.
Adım 2: Çatlatma İğnesi (Final Matürasyon): Foliküller 17-20 mm aralığına ulaştığında, yumurtaların olgunlaşması için son dokunuş olan tetikleyici iğne (HCG veya GnRH analoğu) yapılır. Bu iğnenin saati hayati önem taşır; çünkü yumurta toplama işlemi tam olarak bu iğneden 34-36 saat sonra gerçekleştirilmelidir.
Adım 3: Cerrahi İşlem (OPU): Yumurta toplama işlemi, ameliyathane koşullarında ve hafif sedasyon anestezisi altında yapılır. Hasta hiçbir ağrı duymaz. Ultrason probuna bağlı ince bir iğne ile vajinal duvardan geçilerek folikül içindeki sıvılar tek tek aspire edilir.
Adım 4: Oositlerin Laboratuvara Teslimi: Aspire edilen sıvılar, anlık olarak embriyoloji laboratuvarına aktarılır. Embriyologlar mikroskop altında bu sıvının içindeki oositleri (yumurta hücrelerini) ayıklar ve özel besleyici sıvılara (medyum) yerleştirir.
OPU işlemi, hekimin tecrübesi ve laboratuvarın hızıyla birleştiğinde, döllenmeye hazır en kaliteli hücrelerin elde edilmesini sağlar.
Başarılı bir embriyo için yumurta kadar spermin kalitesi de kritiktir. 2026 yılındaki teknikler, sadece en hızlı yüzen spermi değil, DNA yapısı en sağlam olan spermi seçmeye odaklanır.
Adım 1: Semen Örneğinin Alınması: Yumurta toplama günü erkek partnerden steril koşullarda örnek alınır. Eğer menide sperm bulunmuyorsa (Azospermi), TESE veya Mikro-TESE gibi cerrahi yöntemlerle testis dokusundan doğrudan sperm elde edilir.
Adım 2: Gradient ve Swim-up Yöntemleri: Klasik yıkama yöntemleri ile ölü hücreler, debrisler ve lökositler semenden arındırılır. Bu sayede sadece hareketli ve canlı sperm popülasyonu konsantre edilir.
Adım 3: Mikroakışkan Çip (Micro-fluidic Chips) Teknolojisi: 2026'nın en büyük devrimlerinden biri olan sperm çipleri, spermleri tıpkı vücut içindeki kanallardan geçiyormuş gibi mikroskobik kanallara tabi tutar. Bu kanallardan sadece DNA kırığı olmayan, morfolojisi mükemmel spermler geçebilir. Bu yöntem, özellikle tekrarlayan tüp bebek başarısızlıklarında kilit rol oynar.
Adım 4: IMSI ve PICSI Uygulamaları: Eğer sperm kalitesi çok düşükse, IMSI (İntrasitoplazmik Morfolojik Seçilmiş Sperm Enjeksiyonu) ile sperm 6000 kat büyütülerek incelenir. PICSI ise spermin olgunluğunu ölçen biyokimyasal bir testtir; sadece yumurtaya bağlanma yeteneği olan spermlerin seçilmesini sağlar.
Bu aşamada yapılan titiz seçim, embriyonun genetik anomalilerle karşılaşma riskini minimize eder.
Döllenme (Fertilizasyon), tüp bebek laboratuvarının kalbidir. Klasik IVF yönteminde yumurta ve sperm aynı kaba bırakılırken, modern kliniklerde artık neredeyse tamamen ICSI (Mikroenjeksiyon) yöntemi kullanılmaktadır.
Adım 1: Oosit Denüdasyonu: Toplanan yumurtalar, etraflarındaki destekleyici hücrelerden (kumulus hücreleri) arındırılır. Bu sayede yumurtanın olgunluk derecesi (M1, M2 veya Germinal Vezikül) net olarak görülür. Sadece "M2" seviyesindeki olgun yumurtalar işleme alınır.
Adım 2: Mikromanipülasyon Hazırlığı: Seçilen en kaliteli tek bir sperm, çok ince bir cam iğne (pipet) içine çekilir. Bu aşamada spermin kuyruğuna hafif bir darbe vurularak hareketsizleşmesi sağlanır; bu, döllenmeyi başlatan sinyali tetikler.
Adım 3: Enjeksiyon: Mikroskop altında, yumurta sabitlenir ve ince iğne ile yumurta zarı (zona pellucida) geçilerek sperm sitoplazmanın içine bırakılır. Bu işlem, hücreye zarar vermeyecek kadar hassas bir robotik el hassasiyeti gerektirir.
Adım 4: Döllenme Kontrolü: Enjeksiyondan yaklaşık 16-18 saat sonra (ertesi gün), embriyologlar yumurtaları kontrol eder. Eğer hücrenin içinde iki çekirdek (PN - Pronükleus) görülüyorsa, döllenme başarıyla gerçekleşmiş demektir.
2026 yılında "Piezo-ICSI" teknolojisi ile yumurta zarı elektrik akımı veya lazerle uyarılmakta, bu da özellikle yumurta kalitesi düşük hastalarda döllenme oranlarını %20 artırmaktadır.
Döllenen yumurta artık bir canlı taslağıdır ve gelişimini laboratuvardaki "inkübatör" cihazlarında sürdürür. Bu aşama, en güçlü embriyonun seçildiği bir eleme sürecidir.
Adım 1: Bölünme Aşaması (Cleavage Stage): Embriyo 2. gün 2-4 hücreli, 3. gün ise 6-8 hücreli yapıya ulaşır. Geleneksel yöntemlerde transfer 3. gün yapılabilse de, 2026 standartlarında hedef 5. güne ulaşmaktır.
Adım 2: Blastokist Kültürü (5. Gün): Embriyonun yaklaşık 100-120 hücreden oluştuğu, iç hücre kitlesi (bebeği oluşturacak kısım) ve trofektoderm (plasentayı oluşturacak kısım) tabakalarının ayrıştığı aşamadır. Blastokist aşamasına gelen embriyonun tutunma şansı, 3. gün embriyosuna göre iki kat daha fazladır.
Adım 3: PGT-A (Preimplantasyon Genetik Tarama): 2026'nın en kritik ileri tekniğidir. Blastokist aşamasındaki embriyodan lazer yardımıyla birkaç hücre (biyopsi) alınır. Bu hücreler genetik laboratuvarına gönderilerek embriyonun kromozomal olarak normal (Euploid) olup olmadığı incelenir. Bu sayede Down Sendromu gibi anomaliler transfer öncesi elenir.
Adım 4: Yardımcı Yuvalama (Assisted Hatching): Embriyoyu çevreleyen koruyucu zarın (zona pellucida) kalın olduğu durumlarda, lazerle bu zar inceltilir. Bu işlem, embriyonun rahim duvarına tutunmak için dışarı çıkmasını (hatching) kolaylaştırır.
Bu aşamada uygulanan Time-Lapse (Embriyoskop) teknolojisi, embriyoların fotoğraflarını her 10 dakikada bir çekerek gelişimsel sapmaları yapay zeka ile tespit eder.
Tüm sürecin zirve noktası, embriyonun anne adayının rahmine iade edilmesidir. Bu aşama, cerrahi bir işlemden ziyade estetik bir dokunuş hassasiyetiyle yapılır.
Adım 1: Transfer Öncesi Hazırlık: Eğer "Dondurulmuş Embriyo Transferi" (FET) yapılacaksa, rahim içi (endometrium) östrojen ilaçlarıyla ideal kalınlığa (8-11 mm) getirilir. Transfer günü idrara sıkışık olmak, ultrason görüntüsünü netleştirmek ve rahim açısını düzeltmek için istenir.
Adım 2: Embriyonun Yüklenmesi: Embriyolog, seçilen en sağlıklı embriyoyu (veya PGT-A sonucu normal gelen embriyoyu) özel bir kateterin içine çok az miktarda sıvı ile çeker.
Adım 3: Transfer İşlemi: Jinekolojik muayene pozisyonunda, spekülum yerleştirildikten sonra kateter rahim ağzından geçirilerek rahim boşluğuna ilerletilir. Ultrason ekranında embriyonun rahim tavanına yaklaşık 1.5 - 2 cm kala bırakıldığı izlenir. İşlem 5-10 dakika sürer ve anestezi gerektirmez.
Adım 4: Luteal Destek ve 12 Günlük Bekleyiş: Transfer sonrası vücudun embriyoyu reddetmemesi ve endometriumun desteklenmesi için progesteron (jel, iğne veya tablet şeklinde) takviyesi başlanır. Transferden 12 gün sonra yapılan Beta-HCG kan testi ile gebelik sonucu kesinleşir.
Bu teknik süreç, 2026'nın getirdiği veri odaklı yaklaşımlar sayesinde, geçmiş yıllara oranla çok daha yüksek canlı doğum oranları sunmaktadır. Bilim ve uzmanlık, her aşamada en küçük riski bile hesaplayarak sizi mucizenize yaklaştırır.
Çocuk sahibi olma hayalini gerçeğe dönüştürmek için yola çıkan çiftlerin en çok merak ettiği konuların başında maliyetler ve doğru merkez seçimi gelmektedir. Özellikle Türkiye’nin sağlık başkenti konumundaki Ankara Tüp Bebek Merkezi seçeneklerinin çeşitliliği, çiftlere geniş bir teknolojik yelpaze sunarken, beraberinde "doğru bütçe planlaması nasıl yapılmalı?" sorusunu da getirmektedir. Tüp bebek fiyatları 2026 yılı itibarıyla, kullanılan teknolojinin derinliğine ve hastanın klinik tablosuna göre değişkenlik gösteren bir yapıya bürünmüştür.
Bir tüp bebek tedavisinin maliyeti, sadece hastaneye ödenen bir işlem ücretinden ibaret değildir. 2026 vizyonuyla, başarılı bir canlı doğum oranına ulaşmak için gerekli olan bileşenleri şu şekilde detaylandırabiliriz:
İlaç ve Hormon Maliyetleri: Tedavinin en değişken kalemidir. Kadının yumurta rezervine (AMH seviyesi) ve yaşına bağlı olarak kullanılan stimülasyon ilaçlarının dozu kişiden kişiye değişir. Düşük rezervli bir hastada daha uzun süreli veya farklı dozlarda ilaç kullanımı gerekebilir, bu da doğrudan maliyeti etkiler.
Laboratuvar Teknolojisi ve Donanımı: Bir Ankara Tüp Bebek Merkezi bünyesinde bulunan embriyoloji laboratuvarının kalitesi, başarı oranını doğrudan belirler. HEPA filtreli sterilizasyon sistemleri, ileri düzey mikroskoplar ve yapay zeka destekli izleme sistemleri (Time-lapse) gibi yatırımlar, merkezin fiyat politikasına yansımaktadır.
Ek İleri Teknikler: Mikroçip ile sperm seçimi, embriyo tıraşlama (Lazer hatching), bağışıklık serumları veya embriyo dondurma gibi ek uygulamalar, standart paketlerin dışında değerlendirilir.
Genetik Taramalar (PGT-A/PGT-M): Ailevi genetik hastalık riski olan veya tekrarlayan başarısızlık yaşayan çiftlerde uygulanan genetik taramalar, maliyet kalemlerini artıran ancak başarı şansını maksimize eden en önemli ileri teknoloji yatırımlarıdır.
Hastalarımızdan sıkça aldığımız "Neden her çift için tek bir fiyat yok?" sorusu, medikal etik ve başarı odaklılık ilkesiyle yanıtlanmalıdır. Her kadının yumurtalık yanıtı, her erkeğin sperm parametresi ve her çiftin genetik geçmişi parmak izi kadar eşsizdir.
Vaka Analizi: 25 yaşında, polikistik over sendromu (PKOS) olan bir hastanın ilaç ihtiyacı ile 42 yaşında, azalmış yumurta rezervi olan bir hastanın ilaç ve laboratuvar protokolü tamamen farklıdır.
Başarı Odaklılık: Standart bir paket sunmak, bazen hastanın ihtiyaç duymadığı bir işleme ödeme yapmasına ya da tam tersi, ihtiyacı olan kritik bir teknikten mahrum kalmasına yol açabilir. Bu nedenle, güvenilir merkezler ancak ilk muayene ve tetkikler sonucunda size özel bir maliyet haritası çıkarabilir.
Ankara, hem akademik kadrosuyla hem de ileri laboratuvar altyapısıyla bu kişiselleştirilmiş tedavileri dünyadaki muadillerine göre çok daha erişilebilir bütçelerle sunan bir merkez haline gelmiştir. 2026 yılında maliyet odaklı bir karar verirken, en düşük fiyatı değil, en yüksek teknoloji ve başarı oranını sunan merkezi seçmek, uzun vadede hem maddi hem de manevi kayıpların önüne geçecektir.
Aşağıdaki tablo, 2026 yılı standartları çerçevesinde farklı tedavi modalitelerinin içerdikleri temel maliyet kalemlerini göstermektedir. Bu veriler genel bilgilendirme amaçlıdır.
| Hizmet Kalemi | Klasik IVF | Mikroenjeksiyon (ICSI) | Dondurulmuş Embriyo Transferi (FET) |
|---|---|---|---|
| Hormon İlaçları | Dahil (Yüksek Doz Gereksinimi Olabilir) | Dahil (Kişiselleştirilmiş Doz) | Sınırlı (Sadece Rahim Hazırlığı) |
| Yumurta Toplama (OPU) | Uygulanır | Uygulanır | Uygulanmaz (Önceki Siklustan) |
| Döllenme Yöntemi | Doğal İnkübasyon | Hücre İçi Enjeksiyon (Zorunlu) | Laboratuvar İşlemi Yok |
| Laboratuvar İzleme | Standart | Time-Lapse / Yapay Zeka Desteği | Çözme ve Canlılık Kontrolü |
| Transfer İşlemi | Taze Transfer | Taze veya Seçilmiş Transfer | Optimize Edilmiş Transfer |
| Bütçe Öngörüsü | Ekonomik | Orta - Yüksek | Düşük (Tekrar Tedaviler İçin) |
Tüp bebek tedavisinde "başarı", sadece laboratuvar ortamında döllenmenin gerçekleşmesi değil, sağlıklı bir bebeğin kucağa alınması (canlı doğum oranı) ile ölçülür. 2026 yılı itibarıyla yapay zeka ve ileri genetik taramalar sayesinde başarı oranları tarihin en yüksek seviyelerine ulaşmış olsa da, biyolojik ve çevresel faktörler hala sürecin temel belirleyicileridir.
İşte modern tıbbın verileri ışığında başarıyı etkileyen kritik unsurlar:
Kadın yaşı, yumurta kalitesi ve kromozomal sağlıkla doğrudan korelasyon gösteren en baskın faktördür.
35 Yaş Altı Başarı Şansı: Bu yaş grubundaki kadınlarda yumurta rezervi genellikle yüksektir ve genetik anomali riski düşüktür. 2026 verilerine göre, modern kliniklerde 35 yaş altı kadınlarda tek bir transfer sonrası klinik gebelik oranları %65-%75 bandına kadar çıkabilmektedir.
35-40 Yaş Arası Geçiş Dönemi: 35 yaşından sonra yumurta kalitesinde ivmeli bir düşüş başlar. Bu dönemde başarı oranları ortalama %40-%50 seviyelerine gerilerken, PGT-A (Genetik Tarama) desteği bu oranları yukarı çekmede kilit rol oynar.
40 Yaş Üstü Başarı Şansı: 40 yaş ve sonrasında doğal yumurta rezervi azalırken, embriyolarda kromozomal bozukluk (anöploidi) görülme riski %80’lere yaklaşır. Bu grupta başarı oranları genellikle %15-%25 arasındadır; ancak 2026'nın ileri embriyo seçim teknolojileriyle bu zorlu süreçte dahi "en sağlıklı" embriyoyu bulmak mümkün hale gelmiştir.
Yumurta sayısı, tedavinin "hammaddesi"ni belirler. Rezerv ne kadar iyiyse, laboratuvarın en kaliteli embriyoyu seçme şansı o kadar artar.
AMH (Anti-Müllerian Hormon): Yumurtalık kapasitesini gösteren en güvenilir parametredir. Düşük AMH değerleri sürecin zorlu geçebileceğine işaret etse de, "kaliteli" tek bir yumurtanın bile gebelik için yeterli olduğu unutulmamalıdır.
Antral Folikül Sayısı: Ultrason muayenesinde görülen küçük foliküllerin sayısı, ilaç tedavisine verilecek cevabın habercisidir.
Yumurta Kalitesi: Yaşın yanı sıra, oksidatif stres ve inflamasyon yumurta kalitesini etkiler. 2026'da kullanılan yeni nesil antioksidan protokolleri, hücre kalitesini artırmada önemli başarılar sağlamaktadır.
Bilimsel araştırmalar, çiftlerin yaşam alışkanlıklarının tüp bebek sonuçlarını %15-20 oranında etkileyebildiğini göstermektedir.
Vücut Kitle İndeksi (VKI): Aşırı kilo (obezite) veya aşırı zayıflık, hormonal dengeyi bozarak yumurta gelişimini ve embriyonun rahme tutunmasını zorlaştırabilir. İdeal VKI aralığı (18.5 - 25) başarıyı optimize eder.
Beslenme Modeli: Anti-inflamatuar özellik taşıyan Akdeniz tipi beslenme (zeytinyağı, taze sebze-meyve, omega-3 kaynakları), embriyo kalitesi ve rahim içi reseptivitesi (kabul ediciliği) üzerinde pozitif etkilere sahiptir.
Zararlı Alışkanlıklar: Sigara kullanımı, kadınlarda yumurta yaşlanmasını hızlandırırken erkeklerde sperm DNA hasarını artırır. Alkol ve aşırı kafein tüketimi de benzer şekilde implantasyon başarısını düşürebilir.
Stres Yönetimi: Kronik stres, kortizol seviyelerini artırarak üreme aksını baskılayabilir. 2026'da modern merkezler, başarıyı artırmak için yoga, meditasyon ve psikolojik danışmanlık gibi destekleri tedavi sürecine entegre etmektedir.
Unutulmamalıdır ki embriyonun genetik yükünün yarısı spermden gelir.
Sperm sayısı ve hareketliliği kadar, Sperm DNA Fragmantasyonu (hasarı) başarısız tüp bebek denemelerinin gizli nedenidir.
Mikroakışkan çipler ve yüksek büyütmeli mikroskoplar (IMSI), en sağlıklı spermi seçerek bu engeli aşmamızı sağlar.
Tıbbi otorite ve teknolojik donanım, biyolojik sınırları zorlayarak çiftlere en yüksek şansı sunmaktadır. Ancak başarı; tıbbi teknolojinin, disiplinli bir hazırlık sürecinin ve çiftin uyumunun birleştiği bir denklemdir.
Son Güncelleme: 8 Mayıs 2026 11:34
Fiyatlarımız ve Uygulama Yöntemlerimiz Hakkında Hızlı Bilgi Alma Formumuzu Kullanabilirsiniz.
Nasıl bir deneme sınırı vardır? sorusunun tıbbi cevabı, çiftin fiziksel ve ruhsal sağlığı elverdiği sürece bir üst sınır olmadığıdır. Genellikle ilk 3 denemede başarı şansı kümülatif olarak artar; ancak 6 denemeye kadar gebelik elde etme şansı %90-95 seviyelerine ulaşabilir. Her deneme sonrası protokoller güncellenerek kişiye özel stratejiler belirlenmelidir. Maddi ve manevi güç yettiği sürece tedavi tekrarlanabilir.
Nasıl bir ağrı hissedilir? sorusuna yanıt olarak; tedavi sürecindeki yumurta toplama (OPU) işlemi sedasyon anestezisi altında yapıldığından hiçbir ağrı duyulmaz. Transfer işlemi ise normal bir jinekolojik muayeneye benzer ve anestezi dahi gerektirmez. İşlem sonrası nadiren hafif adet sancısı benzeri kramplar görülebilir ancak bunlar kısa süreli ve ağrı kesicilerle kontrol altına alınabilen, günlük hayatı etkilemeyen semptomlardır.
Nedir bu işlemin yasal statüsü? Teknik olarak PGT-A (Genetik Tarama) ile cinsiyet belirlenebilse de, Türkiye Cumhuriyeti yasaları gereği tıbbi bir zorunluluk (cinsiyete bağlı genetik hastalıkların önlenmesi) olmadığı sürece cinsiyet seçimi yapılması yasaktır. Sosyal veya kişisel tercihlerle bebek cinsiyetinin belirlenmesi etik ve hukuki olarak mümkün değildir. Laboratuvar süreçleri tamamen sağlıklı bir embriyo elde etmek ve transfer etmek üzerine kuruludur.
Nasıl SGK desteği alınır? sorusunun cevabı; kadının 23 yaşından büyük, 40 yaşından gün almamış olması ve en az 5 yıllık sigortalılık süresi gibi şartlara bağlıdır. Ayrıca son 3 yıl içinde 2 kez aşılama yapılmış olması ve tıbbi bir kurul raporu (heyet raporu) alınması gereklidir. Şartlar sağlandığında SGK, anlaşmalı merkezlerde yapılan ilk üç denemede belirli oranlarda (%30 ile %20 arası katılım payı) destek sağlamaktadır.
Nedir tüp bebek endikasyonları? Bir yıl boyunca korunmasız ilişkiye rağmen gebelik oluşmayan çiftlere, tüpleri tıkalı olan kadınlara, ileri derece sperm sorunu yaşayan erkeklere ve genetik hastalık taşıyıcısı olan çiftlere uygulanır. Ayrıca endometriozis, polikistik over sendromu (PKOS) veya açıklanamayan infertilite durumlarında da başarı şansını artıran en etkili yöntemdir. Tedavi kararı, uzman hekimin detaylı analizleri ve testleri sonucunda verilir.
Nasıl bir başarı yüzdesi beklenir? sorusu, doğrudan anne adayının yaşına bağlıdır. 35 yaş altındaki kadınlarda başarı oranı deneme başına %60-70 civarındayken, 40 yaş üstünde bu oran yumurta kalitesindeki azalmaya bağlı olarak %15-20 seviyelerine gerileyebilir. Ancak 2026 yılındaki yapay zeka ve genetik tarama teknolojileri sayesinde, "sağlıklı embriyo" seçimi yapılarak her yaş grubunda canlı doğum oranları geçmişe göre daha yüksektir.
Nedir tedavideki kritik yaş sınırı? Tıbbi olarak over (yumurtalık) rezervi yeterli olan kadınlarda 45-46 yaşlarına kadar deneme yapılabilir; ancak 40 yaşından sonra başarı oranları ciddi oranda düşer. SGK desteği için üst sınır 40 yaşından gün almamış olmaktır. Erkeklerde ise sperm üretimi devam ettiği sürece kesin bir yaş sınırı olmamakla birlikte, ileri yaşlarda sperm DNA hasarı artabileceğinden dikkatli analiz yapılması önerilir.
Nasıl bir istirahat süreci gerekir? Bilimsel çalışmalar, transfer sonrası uzun süreli yatak istirahatinin başarıyı artırmadığını göstermektedir. İşlemden sonra klinikte 30-60 dakika dinlenmek yeterlidir. Takip eden günlerde ağır fiziksel aktivitelerden ve aşırı stresten kaçınmak kaydıyla günlük hayata devam edilebilir. Sürekli yatmak kan dolaşımını yavaşlatabileceği için önerilmez; hafif yürüyüşler ve normal sosyal yaşam rahmin kanlanması açısından daha faydalıdır.
Nedir tedavide kullanılan hormonların etkileri? Yumurta geliştirici iğneler; hafif karın şişkinliği, hassasiyet, baş ağrısı veya ruh hali değişimleri gibi geçici semptomlara neden olabilir. 2026 protokollerinde dozlar kişiye özel ayarlandığı için ciddi yan etkiler (OHSS - Aşırı uyarılma sendromu) neredeyse hiç görülmemektedir. İlaçlar vücuttan kısa sürede atılır ve kalıcı bir kilo alımına veya yumurtalık rezervinin tükenmesine yol açmaz.
Nedir çoğul gebelik riski? Geçmişte başarıyı artırmak için çok sayıda embriyo transfer edilirken, günümüzde modern yönetmelikler 35 yaş altında genellikle tek embriyo transferine izin vermektedir. Bu durum ikiz gebelik riskini minimize eder. Çoğul gebelikler (ikiz, üçüz), erken doğum ve düşük ağırlıklı bebek riskini artırdığı için "tek sağlıklı bebek" hedefi tüp bebek tıbbının 2026 yılındaki en temel başarı kriteridir.
Nasıl bir doğum yöntemi seçilmelidir? Tüp bebek gebeliği ile doğal gebelik arasında, gelişim süreci açısından hiçbir fark yoktur. Gebelik süreci sağlıklı ilerleyen ve tıbbi bir engeli (bebeğin duruşu, çatı darlığı vb.) bulunmayan anne adayları normal doğum yapabilirler. Ancak genellikle "kıymetli gebelik" olarak görüldüğü ve risk faktörleri daha sıkı takip edildiği için hem hekimlerin hem de ailelerin tercihi sezaryen yönünde olabilmektedir.
Nedir dondurulmuş embriyonun avantajı? "Rahim dinlendirme" tekniği sayesinde, yumurta toplama dönemindeki hormonal yüklenme sona erdikten sonra rahim doğal dengesine kavuşur. 2026'daki vitrifikasyon (hızlı dondurma) teknolojisiyle embriyolar %99 canlılık oranıyla çözülmektedir. Pek çok vakada, rahmin daha "reseptif" (kabul edici) olduğu doğal bir döngüde yapılan transferlerin tutunma oranları taze transferlere göre daha yüksek seyredebilmektedir.
Nasıl bir prosedür izlenir? Olgunlaşan foliküller, hafif anestezi altında vajinal ultrason eşliğinde ince bir iğne yardımıyla aspire edilir. İşlem yaklaşık 15-20 dakika sürer ve cerrahi bir kesi içermez. Toplanan folikül sıvısı anında laboratuvara iletilerek içindeki yumurta hücreleri (oositler) ayıklanır. Hasta işlemden kısa süre sonra uyanır, hafif bir dinlenme sonrası aynı gün günlük rutinlerine geri dönebilir.
Nedir klasik IVF'den farkı? Mikroenjeksiyon, özellikle sperm sayısı veya kalitesi düşük olan erkeklerde, tek bir spermin mikroskop altında doğrudan yumurtanın içine yerleştirilmesidir. Klasik IVF'de spermlerin yumurtayı kendi başına döllemesi beklenirken, ICSI döllenme garantisini maksimize eder. Günümüzde çoğu merkez, döllenme oranlarını artırmak için vakaların büyük çoğunluğunda standart olarak mikroenjeksiyon yöntemini tercih etmektedir.
Nedir embriyoda genetik inceleme? Embriyodan 5. günde (blastokist) alınan birkaç hücrenin kromozomal olarak analiz edilmesidir. Bu test, embriyonun 46 kromozomunun da sağlıklı olup olmadığını gösterir. Özellikle ileri anne yaşı, tekrarlayan düşükler veya başarısız denemeler söz konusuysa, sağlıklı embriyoyu seçmek tutunma şansını artırır ve genetik hastalık riskini sıfıra yaklaştırır. Bu işlem embriyoya zarar vermeden yüksek teknolojiyle gerçekleştirilir.
Tüp bebek merkezi, infertilite (kısırlık) sorunları yaşayan çiftlere yardımcı olmak amacıyla kurulan özel bir sağlık birimi…
Detaylı BilgiTüp bebek hesaplaması, bir çiftin tüp bebek tedavisine uygunluklarını, tedavi sürecini ve muhtemel başarı oranlarını d…
Detaylı BilgiŞah damarı tıkanıklığı, beyne kan taşıyan şah damarlarında (karotis arterler) daralma veya tıkanıklık olması durumudur. Tıbbi adıyla karotis…
Detaylı BilgiAzospermi, erkeğin menisinde hiç sperm hücresinin bulunmadığı bir durumdur ve erkek kısırlığının önemli sebeplerinden birid…
Detaylı Bilgi7/24 tüm soru ve sorunlarınız için buradayız.