Tıp literatüründe ampütasyon, bir ekstremitenin (kol veya bacak) kemik seviyesinden veya eklem hattından (disartikülasyon) ayrılarak çıkarılması işlemidir. Ancak modern ortopedi ve travmatoloji vizyonunda ampütasyon, bir "son" değil, hastanın yaşam kalitesini artırmayı hedefleyen yeni bir "başlangıçtır". Bu cerrahi, doku ölümü (kangren), kontrol edilemeyen enfeksiyonlar, ağır travmalar veya kötü huylu tümörler gibi durumlarda, hayatta kalan dokuların sağlığını güvence altına almak için uygulanır.
Ankara A Life Sağlık Grubu olarak; Etimesgut, Pursaklar ve Altındağ hastanelerimizde ampütasyon cerrahisini sadece mekanik bir işlem olarak değil, kapsamlı bir rehabilitasyon sürecinin ilk halkası olarak ele alıyoruz. Multidisipliner yaklaşımımız; ortopedi cerrahlarının yanı sıra kalp damar cerrahisi, plastik cerrahi, enfeksiyon hastalıkları ve psikiyatri uzmanlarının ortak kararıyla şekillenir. Amacımız, sadece "uzvu almak" değil, hastayı mümkün olan en kısa sürede protez uyumuna hazırlayacak, ağrısız ve fonksiyonel bir "güdük" (stump) oluşturmaktır.
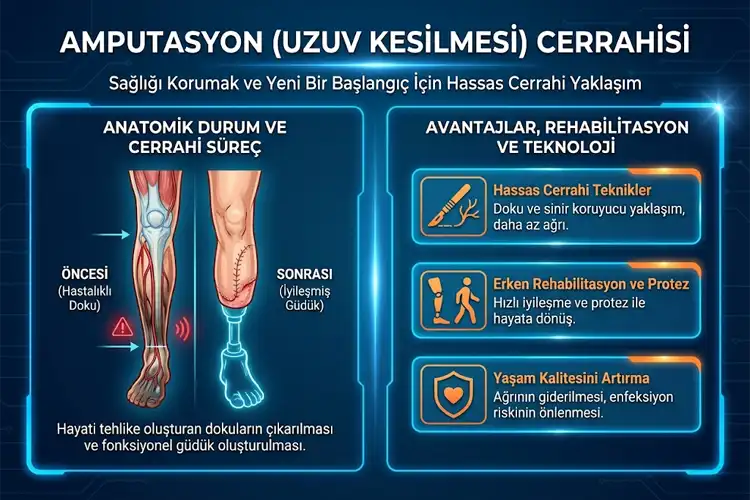
Bir cerrah için en zor kararlardan biri, bir uzvun korunup korunamayacağına karar vermektir. Geleneksel bakış açısı ampütasyonu bir cerrahi başarısızlık olarak görse de, güncel tıp standartlarında bu algı tamamen değişmiştir.
Özellikle kontrol altına alınamayan diyabetik ayak enfeksiyonlarında veya ağır ezilme yaralanmalarında (crush sendromu), hasarlı uzuv vücuda toksin salgılamaya başlar. Bu durum böbrek yetmezliğine ve septik şoka yol açarak hastanın hayatını tehdit eder. Bu noktada ampütasyon; cerrahi bir yenilgi değil, hastanın hayatını kurtaran, sepsis zincirini kıran stratejik bir tıbbi müdahaledir.
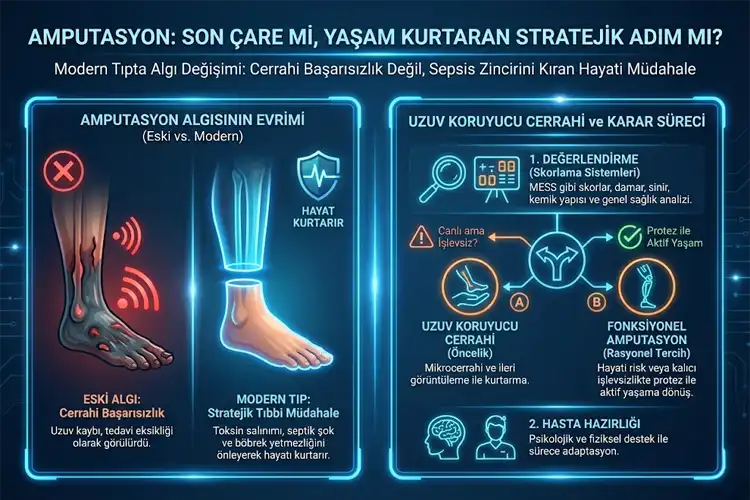
Modern ortopedide önceliğimiz her zaman uzuv koruyucu cerrahidir (limb salvage). Ancak bir uzvu yerinde tutmak, her zaman o uzvun fonksiyonel olacağı anlamına gelmez. Hissiz, şiddetli ağrı kaynağı olan ve hareket kabiliyeti bulunmayan "canlı ama işlevsiz" bir uzuv yerine; protez ile yürüme, koşma ve günlük aktiviteleri yapma imkanı tanıyan bir ampütasyon seviyesi çoğu zaman daha rasyonel bir tercihtir.
Karar sürecinde, Mangled Extremity Severity Score (MESS) gibi bilimsel skorlama sistemlerinden yararlanıyoruz. Hastanın damar yapısı, sinir iletimi, kemik bütünlüğü ve genel sağlık durumu bu skorlamanın temelini oluşturur. A Life Sağlık Grubu'nun teknolojik altyapısı sayesinde, mikrocerrahi ve ileri damar görüntüleme yöntemlerini kullanarak "kurtarılamaz" denilen pek çok vakayı uzuv koruyucu yöntemlerle tedavi etsek de; hayati riskin veya kalıcı işlevsizliğin öngörüldüğü durumlarda, hastayı psikolojik ve fiziksel olarak ampütasyona hazırlıyoruz.
Ampütasyonlar, gerçekleştirilme nedenine ve cerrahi planlamasına göre iki ana kategoride değerlendirilir:
Ampütasyonun nedenleri geniş bir yelpazeye yayılsa da, temelinde iki ana unsur yatar: Geri döndürülemez doku ölümü ve kontrol altına alınamayan sistemik tehdit. Eğer bir doku vücut için bir "zehir kaynağı" haline gelmişse veya yapısal bütünlüğünü tamamen yitirmişse, cerrahi sınırın çizilmesi gerekir.
Günümüzde ampütasyonların %80'den fazlası, travmalardan ziyade kronik hastalıklara bağlı dolaşım sorunlarından kaynaklanmaktadır. Modern cerrahi stratejimizde, ampütasyon bir cerrahi başarısızlık değil; hastayı kronik ağrıdan, sepsis riskinden ve yatağa bağımlılıktan kurtaran fonksiyonel bir rekonstrüksiyon adımıdır.
Diyabet, sadece bir kan şekeri sorunu değil, damarları ve sinirleri içten içe eriten sistemik bir düşmandır. Güncel verileri, diyabetik ayak vakalarının ampütasyon nedenleri arasında hala zirvede olduğunu gösteriyor.
Nöropati (His Kaybı): Hasta ayağındaki bir yarayı hissetmez, bu da enfeksiyonun kemiğe (osteomiyelit) kadar ilerlemesine zemin hazırlar.
Bağışıklık Yetmezliği: Şeker seviyesindeki dalgalanmalar, vücudun enfeksiyonla savaşma yeteneğini felç eder.
İyileşmeyen Yaralar: Mikro-dolaşım bozulduğu için oksijen ve antibiyotikler yara bölgesine ulaşamaz.
A Life Sağlık Grubu'nda diyabetik ayak yönetimini; yara bakım uzmanları, endokrinologlar ve ortopedi cerrahlarımızla bir "savunma hattı" şeklinde yönetiyoruz. Ancak yaranın gangrene dönüştüğü ve enfeksiyonun kana karıştığı (sepsis) durumlarda, hastanın hayatını korumak adına ampütasyon kaçınılmaz hale gelir.
Kan, dokuların nefesidir. Damar sertliği (ateroskleroz) veya tıkanıklıklar nedeniyle kan akışı durduğunda, dokular hızla ölmeye başlar. Periferik arter hastalığı (PAH), özellikle bacaklarda ampütasyonun en büyük tetikçisidir.
Doku ölümü iki şekilde karşımıza çıkar:
Kuru Gangren: Dokunun yavaşça büzülüp kararmasıdır. Acil müdahale gerektirmeyebilir ancak doku cansızdır.
Islak Gangren: Bakteri enfeksiyonunun eşlik ettiği, hızla yayılan ve kokulu doku ölümüdür. Bu, tıbbi bir acildir.
Ankara’daki merkezlerimizde, ampütasyona gitmeden önce Kalp Damar Cerrahisi ekibimizle anjiyografik yöntemler ve bypass seçeneklerini sonuna kadar zorluyoruz. Eğer "re-vaskülarizasyon" (yeniden damarlanma) şansı kalmamışsa, sağlam dokuyu korumak için amputasyon seviyesini belirliyoruz.
Her ne kadar damar hastalıkları çoğunlukta olsa da, yüksek enerjili travmalar (trafik kazaları, iş kazaları) ve kötü huylu kemik tümörleri (osteosarkom vb.) hala önemli birer etkendir.
Travma: Eğer uzvun sinirleri, damarları ve kemikleri protez ile sağlanabilecek fonksiyonun çok altında bir hasar almışsa (MESS skoru yüksekliği), "korumak" yerine "ampütasyon" yapmak hastanın psikolojik ve fiziksel rehabilitasyonunu hızlandırır.
Tümörler: Tümörün temiz cerrahi sınırla çıkarılamadığı veya uzvun fonksiyonunu tamamen yok edeceği durumlarda, onkolojik güvenliği sağlamak için ampütasyona başvurulur.
Aşağıdaki tablo, kliniğimizde ampütasyona gitmeden önce başvurduğumuz ileri seviye kurtarma girişimlerini özetlemektedir:
Ampütasyon seviyeleri, uzvun hangi kemik veya eklem hattından ayrıldığını belirten anatomik terimlerle sınıflandırılır. Cerrahide "altın kural", eklem fonksiyonlarını korumaktır. Özellikle diz ve dirsek eklemlerinin korunması, protez kullanımında hastaya sağlanan mekanik avantajı katlayarak artırır.
Bir uzuv kaybı planlanırken, sadece hastalıklı dokunun çıkarılması yetmez; geride kalan kasların kemiğe nasıl bağlanacağı (miyodezis) ve deri fleplerinin protez baskısına ne kadar dayanacağı da hesaplanmalıdır. Ankara’daki merkezlerimizde, amputasyon seviyesini belirlemek için multidisipliner bir kurul (Ortopedist, Kalp Damar Cerrahı, Fizyoterapist ve Ortez-Protez Uzmanı) ile ortak karar mekanizmasını işletiyoruz.
Yürüme fonksiyonu söz konusu olduğunda, diz ekleminin korunup korunmaması hayati bir fark yaratır.
Diz Altı (Transtibial) Ampütasyon: Protez başarısının en yüksek olduğu seviyedir. Diz eklemi korunduğu için hasta, bacağının pozisyonunu (propriyosepsiyon) daha iyi algılar. Transtibial ampütasyonlu bir hastanın yürüme sırasında harcadığı ekstra enerji, sağlıklı bir bireye göre sadece %25-%40 oranında artar. Cerrahide tibia (kaval kemiği) uzunluğunun en az 10-12 cm olması, protez tutunumu için idealdir.
Diz Üstü (Transfemoral) Ampütasyon: Diz ekleminin kaybı, hastanın yürüme mekaniğini tamamen değiştirir. Burada yük, kalça eklemine ve "iskium" kemiğine biner. Transfemoral ampütasyonlu bir hastanın normal hızda yürüyebilmesi için harcaması gereken enerji, sağlıklı bir bireye göre %65-%100 oranında daha fazladır. Bu nedenle, özellikle yaşlı ve kalp hastalığı olan hastalarda diz üstü seviye, protez uyumunu zorlaştırabilir.
Üst ekstremite ampütasyonlarında önceliğimiz "yük taşıma" değil, "beceri ve kavrama" yeteneğidir. Kol bölgesindeki ampütasyonlar, hastanın günlük yaşam aktivitelerindeki (yemek yeme, giyinme, kişisel hijyen) bağımsızlığını doğrudan etkiler.
El ve Parmak Ampütasyonları: Başparmağın korunması, elin kavrama fonksiyonunun %40'ını kurtarmak demektir. Mikrocerrahi yöntemlerimizle, sadece kemiği değil, hassas duyu sinirlerini de koruyarak "hisseden bir güdük" oluşturmayı amaçlıyoruz.
Dirsek Altı ve Üstü: Dirsek eklemi, elin boşluktaki konumunu belirler. Dirseğin korunması, hastanın biyoelektrik (miyoelektrik) protezleri çok daha doğal bir şekilde kontrol etmesini sağlar. Dirsek üstü seviyelerde ise omuz ekleminin stabilitesi, protezin ağırlığını taşıyabilmek adına cerrahi olarak güçlendirilmelidir.
Syme ampütasyonu, ayak bileği ekleminin hemen üzerinden yapılan özel bir seviyedir. Bu tekniğin en büyük avantajı, topuk derisinin (topuk yastığı) korunmasıdır. Bu sayede hasta, kısa mesafelerde protez kullanmadan bile doğrudan güdük üzerine basarak yürüyebilir. Ancak topuk flap'inin kemiğe tam oturmaması protez uyumunu bozabilir. Ankara A Life hastanelerinde, özellikle diyabetik olmayan travma vakalarında bu seviyeyi fonksiyonel üstünlüğü nedeniyle sıkça tercih ediyoruz.
Bir cerrahın "buradan kesersem iyileşir mi?" sorusuna verdiği yanıt, ameliyatın başarısını belirler. İyileşmeyen bir güdük, hastanın ikinci bir ameliyat (revizyon) geçirmesine ve seviyenin daha yukarı taşınmasına neden olur. Bu riski önlemek için kullandığımız teknik kriterler şunlardır:
TcPO2 (Transkutanöz Oksijen Basıncı): Deri yüzeyindeki oksijen miktarını ölçer. TcPO2 > 30 mmHg ise yara iyileşme şansı yüksektir.
Doppler Ultrasonografi: Damarların açıklığını ve kan akım hızını kontrol ederiz.
Anjiyografi: Gerekirse damar haritalaması yaparak kanlanmanın en iyi olduğu seviyeyi "cerrahi sınır" olarak belirleriz.
Aşağıdaki tablo, kliniğimizde uygulanan ana ampütasyon seviyelerinin rehabilitasyon potansiyelini özetlemektedir:
Ameliyatın başarısı, sadece hastalıklı dokunun uzaklaştırılmasıyla değil, geride kalan "güdük" (stump) yapısının biyolojik kalitesiyle ölçülür. Cerrahi ekip, operasyon esnasında sadece bugünü değil, hastanın 6 ay sonra takacağı protezin altındaki deri stresini ve kas gücünü de hesaplar. İdeal bir cerrahi, ağrısız, iyi kanlanan ve protez soketi içinde yara açmayacak kadar stabil bir yumuşak doku örtüsü sağlamalıdır.
Bir ampütasyonun ardından hastanın protezi kontrol edebilmesi için kasların kemik üzerindeki "kaldıraç" görevini sürdürmesi gerekir. Eğer kaslar sadece cilt altına serbestçe bırakılırsa, zamanla körelir (atrofi) ve kemik ucu deri üzerinde baskı oluşturarak yara açar.
Myodezis: Antagonist kasların (örneğin bacakta ön ve arka grup) doğrudan kemik ucundaki deliklerden geçirilerek kemiğe dikilmesidir. Bu yöntem, distal stabilizasyonu maksimize eder ve protez kontrolünü güçlendirir.
Myoplasti: Karşılıklı kas gruplarının kemik ucu üzerinde birbirine dikilmesidir. Kemik ucunda yumuşak bir yastık oluşturarak basıyı önler.
A Life kliniklerinde, özellikle genç ve aktif hastalarda myodezis tekniğini tercih ederek, kasın kemik üzerindeki pompalama etkisini koruyor ve ödem riskini $minimal$ düzeye indiriyoruz.
Ampütasyon sonrası hastaların en büyük kabusu, geçmeyen "hayalet ağrılar" ve nöroma (sinir ucu tümörü) oluşumudur. Sinirler kesildiğinde, iyileşme çabasıyla düzensiz bir sinir yumağı oluşturmaya çalışırlar. Eğer bu yumak kemik ucunda veya dikiş hattına yakın kalırsa, her protez baskısında hastaya şiddetli ağrı verir.
Bu komplikasyonu önlemek için "traksiyon ve rezeksiyon" tekniğini uyguluyoruz: Sinirler mümkün olduğunca aşağı çekilir, keskin bir şekilde kesilir ve serbest bırakıldığında kendi doğal gerilimiyle derin yumuşak doku içine, kemik ucundan en az 5 cm yukarıya kaçması sağlanır. Bu sayede sinir ucu, protez baskısından uzak, güvenli bir "yastık" bölgesinde kalır.
Deri kapatma işlemi, "gerginliksiz" (tension-free) bir prensiple yapılmalıdır. Flepler, dikiş hattı kemik ucuna denk gelmeyecek şekilde (genellikle posterior flep daha uzun tutularak) planlanır. Ameliyat sonunda doku içinde kan birikmesini (hematom) engellemek için vakumlu drenler yerleştirilir. Günümüz standartlarımızda, enfeksiyon riskini düşürmek adına drenleri genellikle ilk 24-48 saat içinde çekiyoruz.
Neden Konik Şekil? İdeal bir güdük, distal uca (uca doğru) daralan konik bir formda olmalıdır. Silindirik veya geniş uçlu yapılar, protez soketi içine girerken deri katlanmalarına ve "dog ear" (köpek kulağı) denilen doku fazlalıklarına yol açar. Konik yapı, protez soketi ile uzuv arasındaki yüzey gerilimini homojen dağıtarak, bası yaralarını ve distal ödemi engeller.
Ameliyattan sonraki ilk birkaç hafta, hem dokuların iyileşmesi hem de hastanın değişen vücut şemasına uyum sağlaması açısından kritiktir. İlk hedefimiz, cerrahi sahanın enfeksiyondan korunması ve ödemin (şişliğin) kontrol altına alınmasıdır. Ancak bu dönemde pek çok hastayı şaşırtan ve bazen endişelendiren en önemli fenomen fantom (hayalet) duyumsamalarıdır.
Güdük sağlığı için yara bakımı devam ederken, bir yandan da hastanın sinir sisteminden gelen sinyalleri doğru anlamlandırması gerekir. A Life uzman kadrosu, iyileşme sürecinin her aşamasında multidisipliner bir yaklaşımla, fizik tedavi uzmanları ve psikologlar eşliğinde hastayı protez aşamasına hazırlar.
Fantom ağrısı, artık vücutta olmayan bir uzvun sanki hala yerindeymiş gibi ağrıması, kaşınması veya yanması hissidir. Hastaların yaklaşık %80'inde görülen bu durum, tamamen nörolojik bir temele dayanır; bir "hayal ürünü" değil, beynin somatosensoriyel korteksindeki duyusal yeniden yapılanmanın bir sonucudur.
Uzuv kaybedildiğinde, beyindeki o uzvun temsil edildiği bölge boş kalır. Komşu duyusal bölgeler bu boş alanı "işgal etmeye" başlar. Bu karmaşa sırasında beyin, uzuvdan hala ağrılı sinyaller geliyormuş gibi hatalı veriler üretir. Güncel standartlarında bu durumu yönetmek için "Ayna Terapisi" gibi görsel feedback yöntemleri ve spesifik nöropatik ağrı protokolleri kullanıyoruz. Beyne uzvun artık orada olmadığını ama güdüğün sağlıklı olduğunu öğretmek, tedavinin temelini oluşturur.
Ameliyat sonrası güdük (stump), protez soketine girebilmek için ideal bir forma kavuşmalıdır. Ameliyat sonrası dokular doğal olarak şişer; eğer bu ödem kontrol altına alınmazsa, güdük şekilsiz bir hal alır ve protez uyumu imkansızlaşır.
Elastik Bandajlama: Güdük, distalden (uçtan) proksimale (yukarıya) doğru azalan bir basınçla "sekiz" figürü çizilerek bandajlanır. Amaç, sıvıyı yukarı itmek ve güdüğü konik bir forma sokmaktır.
Duyarsızlaştırma: Güdük ucu; dokunma, hafifçe vurma ve farklı dokulardaki kumaşlarla masaj yapılarak uyarılır. Bu, aşırı hassasiyeti azaltarak protez temasını tolere edilebilir kılar.
Kas Güçlendirme: Protezi taşımak ekstra enerji gerektirir. Kalça veya omuz çevresi kaslarının güçlendirilmesi, protez ile mobilite başarısını doğrudan etkiler.
Uzuv kaybı, sadece fiziksel bir eksiklik değil, aynı zamanda bir yas sürecidir. Hastanın "beden imajı" değişikliğini kabullenmesi, kendine olan güvenini yeniden inşa etmesi zaman alır. Ankara yerleşkelerimizde, hastalarımızın bu süreci "kayıp" değil, "fonksiyonel bir değişim" olarak görmeleri için profesyonel psikolojik destek sağlıyoruz. Sosyal hayata adaptasyonun en büyük anahtarı, hastanın proteziyle neler yapabileceğini bizzat deneyimlemesidir.
Aşağıdaki tablo, kliniğimizde uygulanan standart bir iyileşme ve protez hazırlık projeksiyonunu özetlemektedir:
Bir uzuv kaybı kararı aşamasında, hastanenin sadece "cerrahi yapabilmesi" yeterli değildir. A Life farkını yaratan, cerrahi sonrası hayatın her anını planlayan kurumsal otoritemizdir:
İleri Yara Bakım Üniteleri: Altındağ ve Pursaklar merkezlerimizde, ampütasyon sonrası yara iyileşmesini hızlandıran VAC (Vakum Yardımlı Kapama) ve ileri teknoloji pansuman yöntemlerini standart olarak uyguluyoruz.
Damar Cerrahisi Entegrasyonu: Amacımız her zaman uzvu korumaktır. Etimesgut yerleşkemizdeki Kalp Damar Cerrahisi ekibimizle, ampütasyon öncesi "son ana kadar" damar açma girişimlerini zorlayarak en düşük ampütasyon seviyesini hedefliyoruz.
Bütüncül Rehabilitasyon Vizyonu: Ameliyat bittiğinde işimiz bitmez. Fizik tedavi departmanımız, hastayı ameliyatın ertesi günü protez öncesi güçlendirme programına dahil eder.
Psikolojik Koordinasyon: Uzuv kaybının duygusal yükünü hafifletmek için hastalarımıza ve ailelerine süreç boyunca uzman psikolog desteği sağlıyoruz.
Fiyatlarımız ve Uygulama Yöntemlerimiz Hakkında Hızlı Bilgi Alma Formumuzu Kullanabilirsiniz.
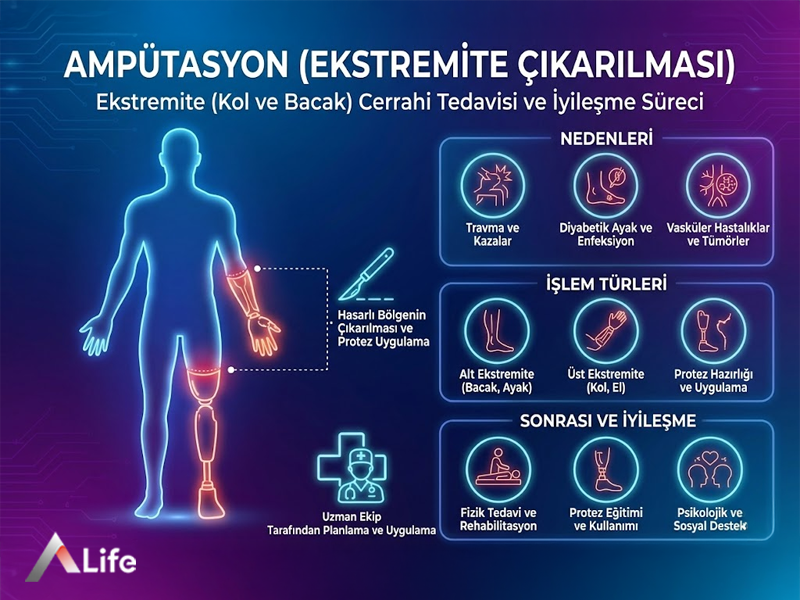
Ampütasyon cerrahisi, iyileşme şansı kalmayan veya vücut bütünlüğünü tehdit eden bir uzvun cerrahi yöntemlerle vücuttan ayrılmasıdır. A Life Sağlık Grubu’nda bu işlem; kontrol edilemeyen enfeksiyonlar, ağır damar hastalıkları, ciddi travmalar veya kötü huylu tümörler gibi durumlarda son çare olarak uygulanır. Amaç, hastanın hayatını kurtarmak ve fonksiyonel bir yaşam için sağlıklı bir temel oluşturmaktır.
A Life Sağlık Grubu’nun temel felsefesi "önce uzuv koruma" üzerine kuruludur. Uzuv koruyucu cerrahi, damar greftleri veya mikrocerrahi yöntemlerle dokuyu yaşatmayı hedefler. Ancak uzvun varlığı hastanın genel sağlığını tehlikeye atıyorsa (örneğin sepsise yol açıyorsa), güvenli bir ampütasyon, hastanın daha hızlı mobilize olması ve protez ile hayata dönmesi için en doğru tıbbi karar haline gelir.
Diyabetik ayak ampütasyonu, kontrolsüz şeker hastalığına bağlı gelişen damar tıkanıklığı ve sinir hasarı sonucu oluşan iyileşmeyen yaralar nedeniyle yapılır. A Life uzmanları, bu riskli süreçte enfeksiyonun tüm vücuda yayılmasını engellemek için müdahale eder. Erken teşhis, düzenli ayak bakımı ve şeker kontrolü, uzuv kaybı ameliyatı riskini 2026 tıp standartlarında %80 oranında azaltabilmektedir.
Diz altı ampütasyon, diz ekleminin korunduğu bir seviyedir ve hastanın protez ile yürüme performansını maksimum düzeyde tutar. A Life Sağlık Grubu cerrahları, bu yöntemde diz ekleminin hareket kabiliyetini koruyarak, hastanın daha az enerji sarf etmesini ve proteze çok daha hızlı uyum sağlamasını hedefler. Fonksiyonel açıdan bağımsız bir yaşam için diz ekleminin korunması hayati önem taşır.
Diz üstü ampütasyon, diz ekleminin altındaki dokuların beslenmesinin bozulduğu veya enfeksiyonun diz bölgesine yayıldığı durumlarda zorunlu hale gelir. A Life Sağlık Grubu uzmanları, bu operasyonda protez uyumu için en ideal güdük boyunu ve kas dengesini titizlikle planlar. Gelişmiş cerrahi tekniklerimizle, diz eklemi kaybedilse dahi modern protez teknolojileri sayesinde hastalarımızın mobilizasyonu başarıyla sağlanmaktadır.
Ampütasyon sonrası rehabilitasyon, cerrahi dikişler iyileşir iyileşmez başlayan, fizik tedavi ve psikolojik desteği içeren bütünsel bir süreçtir. A Life Sağlık Grubu’ndaki uzman fizyoterapistlerimiz; güdük şekillendirme, kas güçlendirme ve denge egzersizleriyle hastayı proteze hazırlar. Bu süreç, hastanın sadece fiziksel olarak ayağa kalkmasını değil, aynı zamanda sosyal hayata tam motivasyonla dönmesini sağlayan profesyonel bir yol haritasıdır.
Protez uyumu ve güdük bakımı, başarılı bir cerrahinin son adımıdır. Ameliyat sonrası güdüğün hijyeni, cildin tahriş olmaması ve ödem kontrolü, protezin konforlu taşınması için kritiktir. A Life uzmanları, hastalarına özel bandajlama tekniklerini öğreterek güdüğün en uygun formu almasını sağlar. Doğru bakım, protez kaynaklı yara oluşumunu önleyerek hastanın kesintisiz hareket etmesini garanti altına alır.
Fantom ağrısı, ampute edilen uzvun hala oradaymış gibi hissedilmesi ve o bölgede ağrı duyulmasıdır. Beynin sinirsel sinyalleri yanlış yorumlamasından kaynaklanan bu durum, 2026 yılı ağrı yönetimi protokolleriyle başarıyla tedavi edilmektedir. A Life Sağlık Grubu’nda ilaç tedavisi, ayna terapisi ve nörolojik stimülasyon gibi yöntemler kullanılarak hastaların bu süreci en konforlu ve sancısız şekilde atlatması sağlanır.
Kesinlikle evet. Uzuv kaybı sadece fiziksel bir durum değil, aynı zamanda ciddi bir duygusal adaptasyon sürecidir. A Life Sağlık Grubu bünyesindeki psikologlar, hastanın beden imajındaki değişikliği kabullenmesi ve "kayıp" hissiyle başa çıkması için profesyonel destek sunar. Sağlam bir psikolojik temel, fiziksel rehabilitasyonun başarısını %50 oranında artırarak hastanın özgüvenini 2026 standartlarında yeniden inşa eder.
Ankara ampütasyon tedavisi arayışında olan hastalar için A Life Sağlık Grubu; damar cerrahisi, ortopedi ve fizik tedavi birimlerinin multidisipliner çalışmasıyla fark yaratır. Modern teknolojik altyapımız ve "önce insan" odaklı yaklaşımımızla, sadece ameliyatı değil, hastanın tüm yaşam kalitesini planlıyoruz. Başkentte, teşhisten protez aşamasına kadar tam donanımlı, güvenilir ve şeffaf bir cerrahi süreç için öncü merkezlerden biriyiz.
Güdük iyileşmesi sırasında kemik çıkıntıları veya yumuşak doku sorunları oluşursa "revizyon" denilen küçük düzeltmeler gerekebilir. Ancak A Life Sağlık Grubu’ndaki deneyimli cerrahlar, ilk operasyonda protez uyumunu gözeterek en ideal güdük yapısını oluşturduğu için tekrar ameliyat riski oldukça düşüktür. Düzenli kontroller ve doğru bakım, hastalarımızın tek bir başarılı cerrahi ile ömür boyu konforlu kalmasını sağlar.
Güncel ampütasyon cerrahisi fiyatları; operasyonun seviyesine (parmak, diz altı veya üstü), diyabet gibi ek hastalıkların varlığına ve hastanede kalış süresine göre değişebilmektedir. A Life Sağlık Grubu’nda şeffaf maliyetlendirme ve özel sigorta anlaşmalarıyla her bütçeye uygun profesyonel çözümler sunulur. Net maliyet bilgisi, uzmanlarımızın yapacağı detaylı klinik ve radyolojik analiz sonrası netleştirilmektedir.
7/24 tüm soru ve sorunlarınız için buradayız.