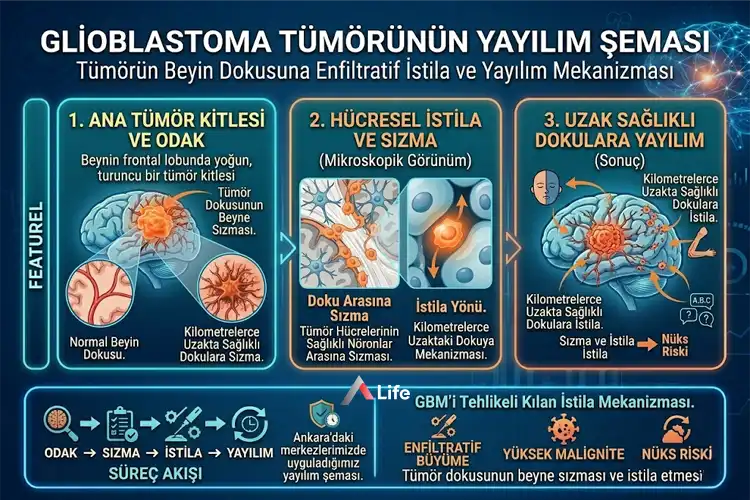
Nöro-onkoloji dünyasının en zorlu rakiplerinden biri olan Glioblastoma, ismindeki "multiforme" ekini, mikroskop altındaki hücrelerinin sergilediği çok şekilli (polimorfik) yapıdan alır. Bu tümör, beyin dokusuna sadece yerleşmekle kalmaz; adeta beynin nöral ağlarına bir sis tabakası gibi sızarak sınırlarını belirsizleştirir. Bir nöro-onkolog olarak şunu söylemeliyim: GBM ile mücadele etmek, bir cerrahi operasyondan çok daha fazlasıdır; bu, hücresel düzeyde verilen bir satranç maçıdır.
Ankara A Life Sağlık Grubu’nun Etimesgut, Pursaklar ve Altındağ yerleşkelerinde, modern tıp vizyonumuzla GBM vakalarını sadece "kütle" olarak değil, genetik bir kod hatası olarak ele alıyoruz. Tedavi başarısının sırrı, cerrahi maharetin nöro-radyoloji ve moleküler genetikle harmanlandığı Multidisipliner Tümör Konseyleri’mizde yatar. Başkent’in kalbinde, her hastanın tümör haritasını kişiye özel olarak çıkarıyor ve en agresif tümörlere karşı en modern bilimsel kalkanları oluşturuyoruz.
Dünya Sağlık Örgütü (WHO) sınıflamasında Evre IV olarak derecelendirilen Glioblastoma, primer beyin tümörleri arasında en yüksek malignite (kötü huylu) potansiyeline sahiptir. GBM’i bu denli tehlikeli kılan üç temel biyolojik mekanizma vardır:
Anjiyogenez (Damarlanma): Tümör, beslenmek için kendi damar ağını hızla oluşturur (mikrovasküler proliferasyon).
Nekroz Odakları: Tümör o kadar hızlı büyür ki, merkezindeki hücreler beslenemeyerek ölür (psödopalisatör nekroz), bu da tümörün agresifliğini daha da artırır.
Hücresel İstila: Tümör hücreleri, ana kitleden kilometrelerce uzaktaki sağlıklı dokulara sızarak nüks (tekrarlama) riskini daima diri tutar.
Modern nöro-onkoloji pratiğinde artık sadece "tümörün adı" ile yetinmiyoruz; tümörün "genetik imzasını" okuyoruz. GBM’in tedavi yanıtını ve seyrini belirleyen iki kritik moleküler anahtar bulunmaktadır:
IDH (İzositrat Dehidrogenaz) Mutasyonu: Eskiden tüm GBM’leri aynı kefeye koyardık; ancak artık biliyoruz ki IDH-mutant tümörler (genellikle ikincil olarak gelişenler) IDH-wildtype (birincil) olanlara göre çok daha iyi bir prognoza sahiptir.
MGMT Promotör Metilasyonu: MGMT, hasarlı DNA'yı onaran bir enzimdir. Eğer bu enzimin geni "metillenmiş" yani susturulmuş ise, verdiğimiz kemoterapi (Temozolomid) tümör hücresinin DNA'sını çok daha etkili bir şekilde parçalar. Bir bakıma, MGMT metilasyonu olan hastalar, kemoterapiye "en iyi yanıt veren" gruptadır.
Ankara A Life Sağlık Grubu laboratuvarlarında analiz edilen moleküler ayrım tablosu:
Glioblastoma, günümüzde artık sadece "çaresizlik" demek değildir; moleküler hedeflere yönelik tedavilerin ve ileri cerrahinin birleştiği bir mücadele alanıdır. Ankara’nın üç stratejik noktasındaki uzman kadromuzla, bu genetik düğümü çözmek için buradayız.
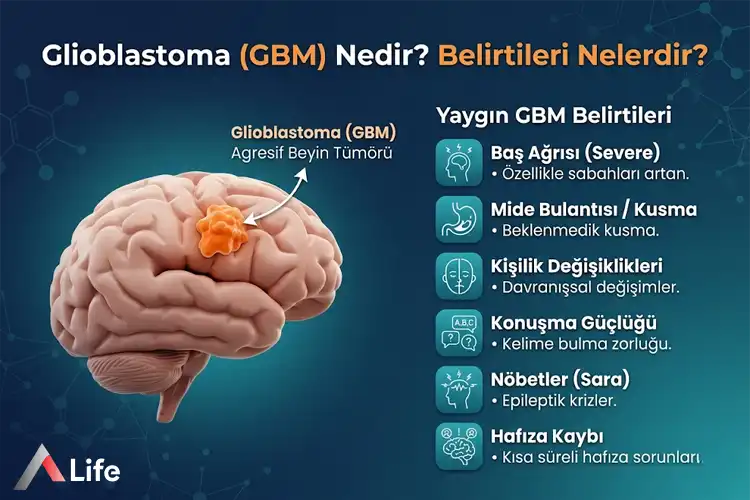
Glioblastoma belirtileri, tümörün hızlı büyüme hızı ve etrafındaki sağlıklı beyin dokusunda yarattığı ödem (şişlik) nedeniyle genellikle ani başlangıçlıdır. Hastalarımız genellikle birkaç hafta içinde gelişen şikayetlerle başvururlar. GBM, beynin hangi bölgesine yerleştiğine bağlı olarak iki ana yolla kendini belli eder: Kafa içi basıncın artması ve beynin özel fonksiyonel alanlarının (konuşma, hareket, görme) baskılanması.
Başkent'teki merkezlerimizde modern teknolojisiyle gerçekleştirdiğimiz nöro-radyolojik taramalarda, belirtilerin sadece tümörün yerleştiği noktada değil, tümörün "baskı dalgasının" ulaştığı uzak bölgelerde de fonksiyon kaybına yol açtığını görüyoruz. Bu nedenle, sıradan bir baş ağrısının ne zaman cerrahi bir acile dönüştüğünü anlamak hayati önem taşır.
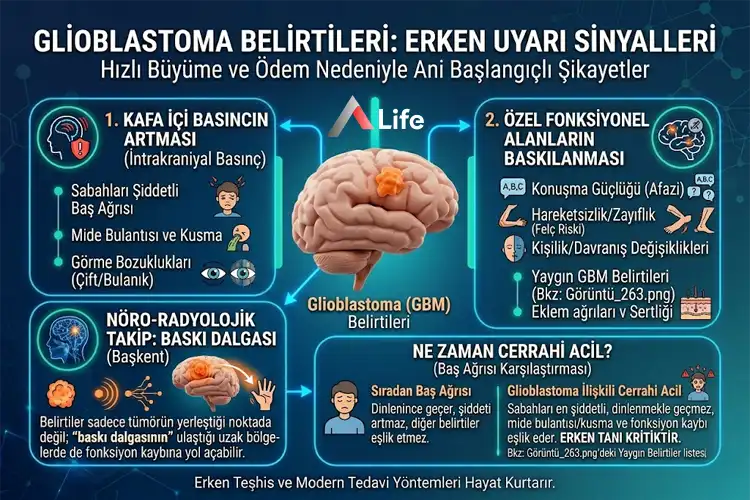
Kafatasımız, iç hacmi sabit olan sert bir kutudur. Bu kapalı kutu içerisinde beyin dokusu, kan ve beyin-omurilik sıvısı (BOS) hassas bir dengede durur. Glioblastoma gibi hızla büyüyen bir kitle bu dengeyi bozduğunda Kafa İçi Basınç Artışı Sendromu (KİBAS) gelişir.
Bu basınç artışının en karakteristik belirtileri şunlardır:
Sabah Baş Ağrıları: Beyin tümörüne bağlı ağrılar, özellikle sabah uyandığında en şiddetli seviyededir. Hasta öksürdüğünde veya ıkındığında (basınç daha da arttığı için) ağrı dayanılmaz hale gelebilir.
Fışkırır Tarzda Kusma: Genellikle bulantı eşlik etmeden, mide içeriğinin aniden ve şiddetle dışarı çıkmasıdır.
Papilödem: Basıncın göz siniri üzerinden yansımasıyla oluşan görme bulanıklığı veya çift görme durumudur.
Fizyolojik olarak bu durum, Monro-Kellie hipotezi ile açıklanır: Kafatasındaki toplam hacim Vtoplam = Vbeyin + Vkan + VBOS sabit kalmalıdır. Tümörün eklediği Vtümör hacmi, diğer bileşenlerin basıncını hızla artırarak hayati merkezleri tehlikeye atar.
Glioblastoma, yerleştiği bölgenin elektriksel aktivitesini bozar. Bir yetişkinde daha önce hiç olmayan, aniden başlayan nöbetler (epilepsi), modern onkoloji pratiğinde "aksi kanıtlanana kadar tümör şüphesi" uyandıran en güçlü sinyaldir.
Ayrıca, hastanın ailesi tarafından fark edilen kişilik değişimleri de tipiktir. Eskiden çok sakin olan birinin agresifleşmesi, şaka yapmayı seven birinin donuklaşması veya karar verme yetisinin kaybolması, genellikle tümörün beynin "yönetim merkezi" olan frontal lobu işgal ettiğini gösterir. Bu değişimler bazen depresyon veya bunama ile karıştırılabilir; ancak GBM'de bu süreç haftalar içinde, çok hızlı ilerler.
Glioblastoma'nın en korkulan ve invaziv (yayılımcı) doğasını en iyi özetleyen tablolardan biri "Kelebek Glioma" formudur. Beynin sağ ve sol yarım küresini birbirine bağlayan dev sinir köprüsü olan korpus kallozum, tümör hücreleri için bir "otoyol" görevi görür.
Tümör, bir yarım küreden diğerine bu köprü üzerinden geçerken her iki tarafa da simetrik olarak yayılır ve MR görüntülerinde bir kelebeğin kanatlarını andırır. Bu durum, tümörün beynin derinliklerine sızdığının ve cerrahi sınırların çok ötesine geçtiğinin kanıtıdır. Ankara A Life Sağlık Grubu kliniklerimizde, bu agresif yayılımları traktografi (sinir yolları haritalaması) ile takip ederek, hastanın fonksiyonlarını koruyacak en güvenli cerrahi sınırı belirliyoruz.
A Life Sağlık Grubu nöroşirürji uzmanları tarafından hazırlanan, tümör lokasyonuna göre beklenen klinik tablo aşağıdadır:
Glioblastoma belirtileri, vücudun "işgal altındayım" diye bağıran sesidir. Ankara’nın üç stratejik noktasındaki (Etimesgut, Pursaklar, Altındağ) ileri laboratuvar altyapımızla, bu sesleri en erken aşamada duyuyor ve modern teknolojisinin sunduğu dijital cerrahi olanaklarla hemen harekete geçiyoruz. Unutmayın; GBM tedavisinde zaman, kaybedilen her bir nöron demektir.
Glioblastoma cerrahisindeki modern felsefemiz "Maksimum Güvenli Rezeksiyon" (Maximum Safe Resection) prensibidir. Bu kavram iki ucu keskin bir bıçaktır: Bir yanda tümörün mümkün olan en büyük kısmını çıkararak onkolojik yükü azaltmak, diğer yanda ise hastanın konuşma, görme ve hareket gibi hayati fonksiyonlarını (nörolojik bütünlüğünü) korumak zorundasınız.
Günümüz standartlarında bir GBM hücresini bile geride bırakmak, nüksün tohumlarını orada bırakmak demektir. Ancak beynin derinliklerinde, sağlıklı nöronları feda etmek hastanın yaşam kalitesini sıfıra indirebilir. Bu dengeyi sağlamak için Ankara merkezlerimizde cerrahi sezgiyi, dijital doğrulukla birleştiriyoruz. Unutmayın; cerrahın başarısı, tümörün ne kadarını çıkardığıyla değil, hastanın ameliyathaneden hangi fonksiyonel sağlıkla çıktığıyla ölçülür.
Kötü huylu beyin tümörlerinin, özellikle de glioblastomanın en tehlikeli özelliği, sağlıklı beyin dokusuyla neredeyse aynı renkte ve kıvamda görünmesidir. Klasik cerrahi mikroskobun beyaz ışığı altında, tümörün bittiği ve sağlıklı beynin başladığı sınırı görmek çoğu zaman imkansızdır. İşte burada 5-ALA (5-Aminolevulinik Asit), yani halk arasında bilinen adıyla "Pembe Işık" teknolojisi devreye girer.
Mekanizma Nasıl İşler?
Ameliyattan yaklaşık 3-4 saat önce hastaya özel bir solüsyon (Gliaolan) içirilir. Bu madde, vücutta doğal olarak bulunan bir amino asittir ancak Glioblastoma hücrelerinin metabolizması normal hücrelerden farklı olduğu için bu maddeyi hızla emerler ve hücre içinde floresan veren bir madde olan Protoporfirin IX'a dönüştürürler.
Ameliyat sırasında cerrahi mikroskobun "mavi ışık" moduna geçtiğimizde, tümör hücreleri karanlıkta parlayan bir neon tabela gibi parlak pembe/mor renkte parlamaya başlar. Sağlıklı beyin dokusu ise mavi/siyah görünür. Bu görsel keskinlik, cerraha tümörün "infiltratif" yani dokuya sızan sınırlarını saptama ve mikroskobik düzeyde temizlik yapma imkanı tanır.
Tümörü pembe ışıkla görsek bile, o tümör beynin konuşma veya hareket merkezinin tam içindeyse ne yapacağız? İşte bu noktada İntraoperatif Nöromonitörizasyon (IONM) devreye girer. Ankara kliniklerimizde bu teknoloji, cerrahın "sinirsel pusulası" görevini görür.
Motor Haritalama: Ameliyat sırasında beyin korteksine verilen çok düşük akımlı elektriksel uyarılar sayesinde, hastanın el, kol veya bacak kaslarındaki kasılmalar takip edilir.
Konuşma Takibi (Uyanık Kraniyotomi): Eğer tümör konuşma merkezindeyse, hastayı ameliyatın belli bir aşamasında uyandırarak onunla sohbet ediyoruz. Hasta konuşmaya devam edebildiği sürece cerrahi temizliğe güvenle devam ediyoruz.
Bu sistemler sayesinde, tümörün çıkarılması sırasında sinir yollarının zarar görüp görmediği milisaniyeler içinde ölçülür. Eğer bir sinyal kaybı yaşanırsa, sistem bizi uyarır ve biz de cerrahi rotamızı değiştirerek felç veya konuşma kaybı riskini minimize ederiz.
Günümüz GBM cerrahisindeki en iddialı ve modern yaklaşımlardan biri Supramarjinal Rezeksiyon'dur. Klasik cerrahide hedef "görünen tümörü" çıkarmaktır (Gross Total Resection). Ancak Glioblastoma, görünen sınırların yaklaşık 2 cm ötesine mikroskobik hücrelerini çoktan göndermiştir.
Supramarjinal rezeksiyon, eğer bölge hayati fonksiyon taşımıyorsa (örneğin frontal lobun ön kısımları), tümörün etrafındaki yaklaşık 1-2 cm'lik "riskli" ancak sağlıklı görünen alanı da temizlemektir. Bu yöntem, nüks hızını dramatik şekilde yavaşlatır. Ankara A Life Sağlık Grubu’nda bu işlemi yaparken, navigasyon sistemimize yüklediğimiz traktografi (sinir yolları) görüntüleriyle "neyi feda edebileceğimizi" ve "neyi kesinlikle korumamız gerektiğini" cerrahi öncesi simüle ediyoruz.
Ameliyat bittiğinde kafatasını kapatmadan önce, "Geride bir şey kaldı mı?" sorusunun yanıtını artık modern teknolojisiyle ameliyat masasında alıyoruz. İntraoperatif MR (iMRI) veya ileri düzey İntraoperatif Ultrasonografi sistemleri ile ameliyatın son aşamasında anlık görüntüleme yapıyoruz.
Bu teknoloji bize şunları sağlar:
Beyin Kayması (Brain Shift) Kontrolü: Kafatası açıldığında beyin yer değiştirir; ameliyat öncesi MR'lar artık geçersizdir. iMRI, o anki güncel görüntüyü verir.
Kalıntı Saptama: Eğer navigasyonun kör noktasında veya 5-ALA'nın ulaşamadığı bir köşede küçük bir parça kaldıysa, hastayı uyandırmadan o bölgeye tekrar müdahale edebiliyoruz.
Ankara yerleşkelerimizde uyguladığımız cerrahi yaklaşımların verimlilik tablosu:
Glioblastoma cerrahisi, günümüzde artık karanlıkta yapılan bir yürüyüş değil; her bir sinir lifinin ve tümör hücresinin dijital radarımızda olduğu yüksek teknolojili bir operasyondur. Ankara'nın üç stratejik noktasındaki ileri cerrahi donanımımızla, en agresif tümörlere karşı "ışığın gücüyle" savaşıyoruz.
2005 yılında Dr. Roger Stupp tarafından tanımlanan ve o günden bu yana Glioblastoma tedavisinin "anayasası" kabul edilen Stupp Protokolü, radyoterapi ile kemoterapinin (Temozolomid) sinerjik bir şekilde kullanılmasıdır. Bu protokolün temel mantığı, radyoterapinin öldüremediği hücreleri kemoterapiyle duyarlı hale getirmek veya tam tersini yapmaktır.
Ankara’daki onkoloji merkezlerimizde, ameliyat dikişleri alındıktan yaklaşık 3 ila 4 hafta sonra bu sürece başlıyoruz. Süreç, "Eş Zamanlı Faz" ve "İdame Fazı" olmak üzere iki ana bölümden oluşur. 2026 yılındaki gelişmiş takip sistemlerimizle, hastanın kan değerlerini ve nörolojik durumunu her iki fazda da anlık olarak monitörize ederek tedaviyi kişiselleştiriyoruz.
Temozolomid, Glioblastoma tedavisinde devrim yaratan oral bir alkilleyici ajandır. Ancak her hastada aynı başarıyı göstermez. Buradaki belirleyici faktör, tümörün genetik imzasında gizli olan MGMT (O6-metilguanin-DNA metiltransferaz) enziminin durumudur.
MGMT Nedir? Bu enzim, aslında beynin "tamir ekibi"dir. Kemoterapinin tümör DNA'sına verdiği hasarı onarır.
Metilasyon (Susturma): Eğer MGMT geninin promotör bölgesi "metillenmiş" ise, bu tamir ekibi çalışamaz. Sonuç olarak kemoterapi, tümör hücrelerini onarılamaz şekilde parçalar.
Klinik Önem: Ankara A Life Sağlık Grubu laboratuvarlarında yapılan moleküler analizlerde MGMT metilasyonu saptadığımız hastalar, kemoterapiye "çok yüksek yanıt" veren gruptadır. Metilasyon olmayan hastalarda ise günümüzde özel ek immünoterapi ve hedefli ajan kombinasyonlarını devreye alıyoruz.
Stupp Protokolü'nün ikinci ayağı olan radyoterapi, tümör yatağına ve çevresindeki riskli bölgeye yüksek enerjili X ışınları gönderilmesidir. Günümüzde kullanılan IMRT (Yoğunluk Ayarlı Radyoterapi) ve VMAT gibi teknolojiler, ışını tümörün şekline göre milimetrik olarak büker.
Dozlama: Toplamda 60 Gy (Gray) doz, 6 hafta boyunca günde 2 Gy olacak şekilde "fraksiyonlara" (parçalara) bölünür.
Neden Fraksiyon? Sağlıklı beyin hücreleri, radyasyon hasarını 24 saat içinde onarabilirken, kanser hücreleri bu hıza sahip değildir. Bu süre zarfında tümör hücreleri ölürken sağlıklı doku korunur.
Etki Mekanizması: Radyoterapi, hücre içindeki su moleküllerini iyonize ederek "serbest radikaller" oluşturur. Bu radikaller tümörün DNA'sını kopararak hücrenin bölünmesini durdurur.
Beyin, kendisini dışarıdaki toksinlerden ve mikroplardan korumak için Kan-Beyin Bariyeri (BBB) adı verilen ultra-seçici bir filtreye sahiptir. Pek çok güçlü kemoterapi ilacı bu bariyeri geçemediği için beyin tümörlerinde etkisiz kalır.
Temozolomid’in başarısı, moleküler yapısının çok küçük ve lipofilik (yağda çözünür) olmasıdır. Bu sayede kan-beyin bariyerini bir "hayalet" gibi geçerek doğrudan tümör dokusuna ulaşabilir. Ankara Pursaklar ve Etimesgut yerleşkelerimizde, modern teknolojisiyle bariyer geçirgenliğini artıran özel destekleyici protokoller uygulayarak, ilacın tümör yatağındaki konsantrasyonunu en üst seviyeye çıkarıyoruz.
A Life Sağlık Grubu onkoloji birimlerince uygulanan standart tedavi matrisi:
Stupp Protokolü bir maratondur. Bu süreçte mide bulantısı ve halsizlik gibi yan etkileri minimize eden güncel model destek tedavilerimizle, hastalarımızın sadece hayatta kalmasını değil, "kaliteli yaşamasını" sağlıyoruz. Ankara’nın üç stratejik noktasındaki ileri onkoloji altyapımızla, hücre düzeyindeki bu savaşta her zaman yanınızdayız.
Son on yılın en heyecan verici gelişmelerinden biri olan Tumor Treating Fields (TTF), kanser tedavisinde neşter veya ilaç dışı "fiziksel" bir üçüncü yol açmıştır. TTF, hastanın kafasına yerleştirilen elektrotlar (transducer array) aracılığıyla beyne düşük yoğunluklu, orta frekansta elektrik alanları gönderilmesi işlemidir.
Ankara’daki merkezlerimizde, özellikle cerrahi ve eş zamanlı radyoterapi sonrası idame fazına geçen hastalarımızda bu teknolojiyi bir "yaşam kalkanı" olarak değerlendiriyoruz. TTF, taşınabilir bir cihaz yardımıyla hastanın günlük hayatını sürdürürken, tümör hücrelerinin bölünmesini hücresel düzeyde sabote eder.
TTF'nin çalışma prensibi tamamen biyofiziksel bir temele dayanır. Kanser hücreleri, kontrolsüzce bölünmek için "mitoz" adı verilen bir sürece girerler. Bu süreçte hücre içindeki polarize proteinler (tübülinler), hücrenin ikiye bölünmesini sağlayan bir "iğ ipliği" oluşturur.
Fiziksel Müdahale: TTF tarafından oluşturulan elektrik alanları, bu polarize proteinlerin üzerine kuvvet uygulayarak onların hizalanmasını bozar.
Mitoz Felci: İğ iplikleri düzgün oluşamadığında, hücre bölünemez ve "mitotik felç" geçirerek ölür.
Seçicilik: En büyük avantajı, sağlıklı beyin hücrelerinin bölünme hızı çok düşük olduğu için bu elektrik alanlarından etkilenmemesi; sadece hızla çoğalan Glioblastoma hücrelerinin hedef alınmasıdır.
Günümüzde nöro-onkoloji, "herkese tek tip tedavi" modelini terk ederek "kişiye özel biyolojik silahlar" üretmeye odaklanmıştır. Ankara A Life Sağlık Grubu olarak, hastanın tümör dokusundan alınan genetik verilerle bu süreci yönetiyoruz.
Dendritik Hücre Aşıları: Hastanın kendi bağışıklık hücreleri, laboratuvar ortamında tümör antijenleriyle "eğitilir" ve vücuda geri verilir. Bu hücreler, bağışıklık sistemine tümörü bir "yabancı işgalci" olarak tanıtır.
CAR-T Hücre Tedavisi: Bağışıklık sisteminin askerleri olan T-hücreleri, genetik olarak tümör yüzeyindeki spesifik proteinleri (örneğin EGFRvIII) tanıyacak şekilde yeniden programlanır. Bu, beynin içindeki her bir tümör hücresini tek tek avlayan "akıllı füzeler" gibidir.
Glioblastoma, beslenmek için agresif bir şekilde yeni damarlar oluşturur (anjiyogenez). Bevacizumab, VEGF adı verilen büyüme faktörünü bloke ederek tümörün damar ağını "kurutmayı" hedefler.
Ankara yerleşkelerimizde bu tedaviyi özellikle iki amaçla kullanıyoruz:
Tümörü Aç Bırakmak: Damarlanmayı engelleyerek tümörün yayılım hızını kesmek.
Ödem Yönetimi: Bevacizumab, beyin ödemini azaltmada steroidlerden daha güçlü ve bazen daha güvenli bir alternatiftir. Bu sayede hastanın baş ağrısı azalır ve nörolojik fonksiyonları (konuşma, yürüme) belirgin şekilde rahatlar.
Güncel verileri ve klinik çalışmaların ışığında, standart tedaviye TTF eklenmesinin yarattığı fark:
Glioblastoma, modern teknolojisiyle artık "tek hamlede mat" edilecek bir rakip değil; ancak TTF ve kişiselleştirilmiş immünoterapilerle kuşatılmış, hareket alanı daraltılmış bir düşmandır. Ankara’nın üç stratejik noktasındaki kliniklerimizde, bu ileri teknolojileri hayatı uzatmak ve kalitesini artırmak için seferber ediyoruz.
Ankara’da birçok merkezde beyin cerrahisi uygulanmaktadır; ancak A Life Sağlık Grubu’nu GBM tedavisinde otorite kılan dört temel sütun bulunmaktadır:
Görünmeyeni Aydınlatan 5-ALA Teknolojisi: Ameliyat sırasında tümör hücrelerini "pembe floresan" ışığıyla boyayarak, sağlıklı beyin dokusuna zarar vermeden maksimum temizlik sağlıyoruz. Bu, nüks (tekrarlama) riskini minimize eden en güçlü silahımızdır.
Multidisipliner Nöro-Onkoloji Konseyi: Her vaka; beyin cerrahı, nöro-onkolog, radyolog ve patologlardan oluşan bir heyet tarafından değerlendirilir. Kişinin genetiğine ve tümörün biyolojisine en uygun protokol bu konseyde kararlaştırılır.
İleri Navigasyonel Cerrahi (GPS): Ameliyat odasındaki "Cerrahi GPS" sistemlerimizle, beynin konuşma ve hareket yollarını milimetrik olarak haritalandırıyor, tümöre giden en güvenli rotayı çiziyoruz.
Kapsamlı Post-Op Destek: Ameliyat sonrası Stupp protokolü, fizyoterapi ve nöro-psikolojik destek süreçlerini, hastanın ev konforunu aratmayan yerleşkelerimizde kesintisiz sürdürüyoruz.
* Bu akademik panel, Glioblastoma multiforme (GBM) tedavisindeki karmaşık süreçleri ve global standartları belgelemek amacıyla oluşturulmuştur. Bilgiler sadece bilgilendirme amaçlıdır; tedavi planı için mutlaka bir onkoloji konseyi ve nöroşirürji uzmanına danışılmalıdır.
Bu içerik, A Life Sağlık Grubu Genel Cerrahi birimi uzmanları tarafından tıbbi literatür ve güncel cerrahi protokoller ışığında incelenmiş ve onaylanmıştır.
Son Güncelleme: 27 Şubat 2026 16:38
Yayınlanma Tarihi: 27 Şubat 2026 14:57

Lütfen size ulaşabilmek için aşağıdaki alanları doldurunuz
Glioblastoma (GBM), merkezi sinir sisteminin en agresif ve hızlı büyüyen primer beyin tümörüdür. WHO (Dünya Sağlık Örgütü) sınıflamasına göre Evre IV olarak tanımlanan bu tümör, infiltratif büyüme özelliğiyle sağlıklı beyin dokusuna hızla yayılır. Anjiyogenez (yeni damar oluşumu) kapasitesi çok yüksek olan GBM, A Life Sağlık Grubu multidisipliner konseyi tarafından kişiye özel nöro-onkolojik protokollerle yönetilir.
Kafa içi basınç artışı belirtileri, Glioblastoma vakalarında en sık görülen şikayetlerdir. Özellikle sabahları artan şiddetli baş ağrısı, fışkırır tarzda kusma ve görme bozuklukları tipiktir. A Life uzmanlarına göre, fokal nörolojik bulgular (kol-bacak güçsüzlüğü) veya yetişkinlikte yeni başlayan epileptik nöbetler, beyindeki bir kitlenin erken habercisi olabilir ve vakit kaybetmeden ileri görüntüleme gerektirir.
IDH mutasyon durumu, tümörün davranışını ve sağkalım (prognoz) beklentisini belirleyen genetik bir anahtardır. MGMT promotör metilasyonu ise hastanın Temozolomid (TMZ) adlı kemoterapi ilacına ne kadar iyi yanıt vereceğini gösterir. A Life Sağlık Grubu laboratuvarlarında yapılan bu moleküler analizler, 2026 tıp vizyonuyla hastaya "terzi usulü" bir onkolojik tedavi planı çizilmesini sağlayarak başarıyı maksimize eder.
Beyin tümörü ameliyatı, kafatasından geçici bir kemik penceresinin açıldığı kraniyotomi yöntemiyle yapılır. Cerrah, mikroskop altında tümör dokusuna ulaşır. A Life Sağlık Grubu’nda operasyon; tümörün sınırlarını gösteren ileri teknolojiler eşliğinde gerçekleştirilir. Amacımız, sağlıklı beyin fonksiyonlarını koruyarak tümör yükünü maksimum düzeyde azaltmak ve hastanın nörolojik bütünlüğünü ameliyat esnasında dijital sistemlerle sürekli denetleyerek korumaktır.
5-ALA floresan rehberli cerrahi, ameliyat öncesi hastaya içirilen özel bir sıvı sayesinde tümör hücrelerinin mikroskop altında pembe/mor renkte parlamasını sağlar. GBM gibi sınırları belirsiz tümörlerde, cerrahın sağlıklı doku ile tümörü net ayırmasına olanak tanır. A Life bünyesinde kullanılan bu teknoloji, "maksimum güvenli rezeksiyon" oranını artırarak nüks riskini azaltan yeni nesil cerrahi standartlardan biridir.
Beyin tümörü ameliyatı kaç saat sürer sorusunun yanıtı; tümörün yerleşimi, büyüklüğü ve kullanılan teknolojilere göre 4 ila 10 saat arasında değişebilir. Uyanık kraniyotomi veya intraoperatif nöromonitörizasyon gibi ek güvenlik sistemlerinin kullanımı titiz çalışma gerektirdiği için süreyi uzatabilir. A Life cerrahları için öncelik operasyon hızı değil, hastanın beyin fonksiyonlarının milimetrik hassasiyetle korunması ve tümörün tam temizliğidir.
Beyin tümörü ameliyatı riskleri, tümörün konuşma, görme veya hareket merkezlerine yakınlığına bağlı olarak felç, enfeksiyon veya nöbet geçirme ihtimalini kapsar. A Life Sağlık Grubu’nda bu riskleri yönetmek için intraoperatif nöromonitörizasyon (IONM) kullanılır; ameliyat boyunca hastanın sinir iletileri anlık izlenir. Bu teknolojik zırh sayesinde cerrahi komplikasyonlar minimuma indirilerek hastanın operasyondan nörolojik kayıpsız çıkması hedeflenir.
Stupp protokolü, Glioblastoma cerrahisinden sonra uygulanan, radyoterapi (RT) ve eş zamanlı Temozolomid (TMZ) kemoterapisinden oluşan standart tedavi altın kuralıdır. A Life onkoloji merkezinde, cerrahi sonrası 4-6 hafta içinde başlatılan bu kombine süreç, tümör hücrelerinin tekrar çoğalmasını engeller. Protokol, idame kemoterapisi ve düzenli takip MR’ları ile desteklenerek hastalığın kontrol altında tutulmasını hedefleyen modern tıp disiplinidir.
Beyin tümörü ameliyatı sonrası, yara yeri hijyeni, ödem önleyici ilaçların düzenli kullanımı ve nöbet riski takibi hayatidir. A Life takip protokolleri kapsamında; hastaların ilk aylarda ağır fiziksel aktivitelerden kaçınması, stres yönetimine önem vermesi ve onkolojik takip takvimine sadık kalması istenir. Nöro-rehabilitasyon desteğiyle kas gücü ve bilişsel yetilerin hızla kazanılması, sosyal hayata dönüşün en önemli anahtarıdır.
Geleneksel tedavilere ek olarak TTF (Tümör Tedavi Alanları) ve yeni nesil hedefli tedaviler, GBM hücrelerinin bölünmesini elektriksel veya hücresel düzeyde durdurmayı amaçlar. A Life Sağlık Grubu’nda multidisipliner nöro-onkoloji yaklaşımı ile hastalarımızın uygunluk durumuna göre bu yenilikçi yöntemler değerlendirilir. Bağışıklık sistemini tümöre karşı aktive eden immünoterapiler, GBM ile mücadelede modern tıp literatürünün sunduğu en umut verici ek seçeneklerdir.
Beyin tümörü ameliyatı fiyatı; tümörün WHO evresine, operasyon sırasında kullanılan nöronavigasyon, floresan cerrahi ve nöromonitörizasyon teknolojilerine göre değişkenlik gösterir. A Life Sağlık Grubu’nda maliyetlendirme; cerrahi sarf malzemeleri, yoğun bakım ihtiyacı ve onkolojik takip paketleri gözetilerek şeffafça yapılır. Net finansal planlama, uzman cerrah muayenesi ve ileri radyolojik analizler sonucunda belirlenen kişiye özel tedavi haritasına göre sunulmaktadır.
Beyin tümörü ameliyatı sonrası yaşam süresi; genetik profile (MGMT/IDH), cerrahi temizliğin oranına ve ek tedavilere verilen yanıta göre bireyseldir. A Life Sağlık Grubu’nda amacımız, ileri teknolojilerle bu süreyi ve yaşam kalitesini maksimize etmektir. Periyodik MR takipleri, multidisipliner konsey değerlendirmeleri ve erken nüks müdahaleleriyle hastalarımızın sağlık yolculuğunu günümüz vizyonuyla, bilimsel ve insani değerleri birleştirerek titizlikle yönetiyoruz.
7/24 tüm soru ve sorunlarınız için buradayız.