Sistemik Lupus Eritematozus (SLE), vücudun bağışıklık sisteminin sağlıklı dokulara saldırarak iltihaplanma ve hasara yol açtığı otoimmün bir hastalık olarak tanımlanır. SLE, herhangi bir organı veya sistemi etkileyebilir, ancak en sık cilt, böbrekler, eklemler ve kalp gibi organlar zarar görebilir. Bu hastalık, vücudun kendi hücrelerini yabancı bir madde gibi tanıyıp onlara saldırması sonucu ortaya çıkar. Lupus, kadınlarda erkeklere oranla daha yaygın olup, genellikle 15-45 yaş arasındaki kadınları etkiler.
SLE hastalığı, vücudun bağışıklık sistemi sağlıklı hücrelere saldırırken, aynı zamanda çeşitli inflamasyonları ve sistemik belirtileri de beraberinde getirir. Bu hastalık, aralıklı ataklarla kendini gösterir ve tedavi edilmediğinde ciddi komplikasyonlara yol açabilir.
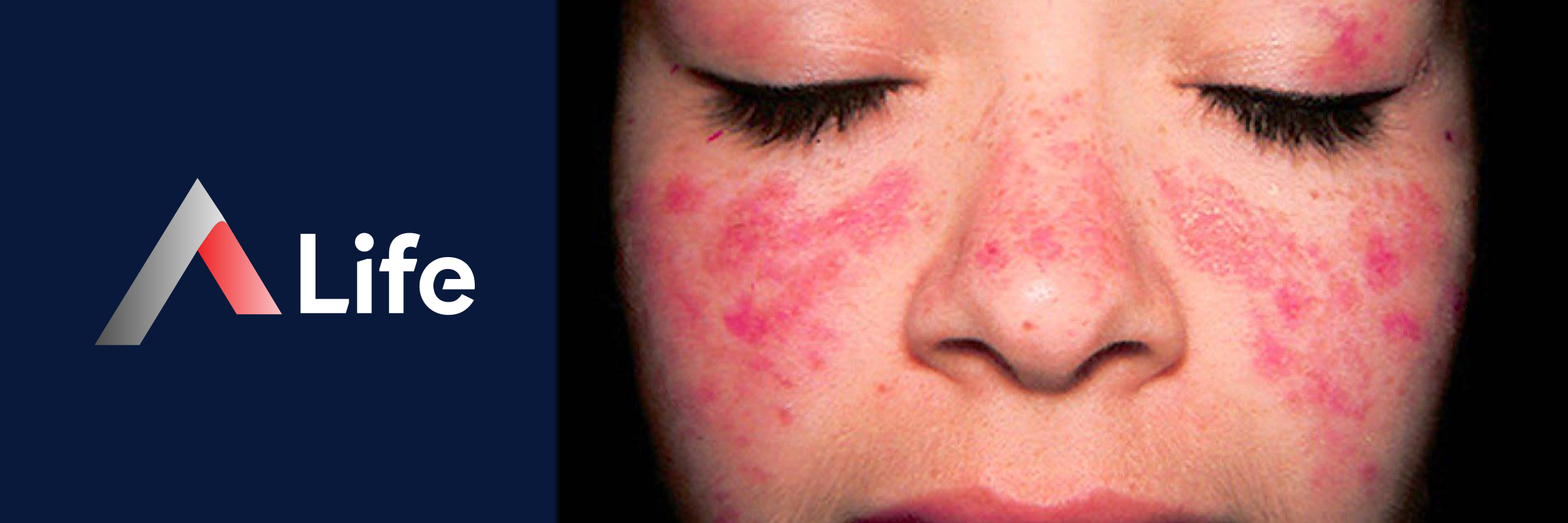
SLE, çeşitli belirtilerle kendini gösteren karmaşık bir hastalıktır ve her hasta farklı şekilde etkilenebilir. En yaygın belirtiler şunlardır:
Yüzde kırmızı döküntü (Kelebek döküntüsü): Burun ve yanaklarda, genellikle güneşe maruz kalan bölgelerde kelebek şeklinde kırmızı döküntüler oluşur.
Eklem ağrıları ve şişlikler: SLE, eklemleri etkileyebilir ve şişlik, ağrıya ve hareket kısıtlılığına yol açabilir.
Ateş: SLE hastalarında sıkça görülen bir belirti olup, vücut sıcaklığının 38°C'nin üzerine çıkması mümkündür.
Yorgunluk: Sürekli yorgunluk ve halsizlik SLE hastalığının yaygın bir belirtisidir.
Cilt döküntüleri: Güneş ışığına karşı hassasiyet artabilir ve deride döküntüler gelişebilir.
Böbrek problemleri: Böbreklerde iltihaplanma, protein kaybı ve idrar problemleri görülebilir.
Göğüs ağrısı: Akciğer zarının iltihaplanması (plevrit) veya kalp zarının iltihaplanması (perikardit) nedeniyle göğüs ağrısı gelişebilir.
Saç dökülmesi: SLE, saçı etkileyebilir ve dökülmesine yol açabilir.
Baş ağrıları ve nörolojik problemler: SLE, beyin ve sinir sistemini etkileyerek baş ağrıları, sinir sistemi problemleri (örneğin nöbetler) ve unutkanlık gibi belirtilere neden olabilir.
Ağız ve burun yaraları: Ağızda veya burunda ağrılı yaralar oluşabilir.
SLE'nin kesin nedeni bilinmemekle birlikte, genetik, çevresel ve hormonal faktörlerin hastalığın gelişmesinde önemli rol oynadığı düşünülmektedir. Bu hastalık, bağışıklık sisteminin vücudun sağlıklı dokularına karşı anormal bir şekilde tepki vermesine yol açar.
Genetik faktörler: SLE'nin ailesel yatkınlık gösterdiği bilinmektedir. Özellikle, genetik predispozisyon taşıyan bireylerde SLE daha yaygın görülür.
Çevresel faktörler: Güneşe maruz kalma, bazı ilaçlar, enfeksiyonlar veya stres gibi çevresel faktörler, lupus hastalığının tetikleyicisi olabilir.
Hormonlar: SLE, kadınlarda daha yaygın görüldüğünden, östrojen gibi hormonların hastalık üzerindeki etkisi araştırılmaktadır.
Bağışıklık sistemi sorunları: Bağışıklık sistemi, yabancı maddelere karşı savaşırken sağlıklı dokuları hedef alır ve bu da inflamasyona yol açar.
SLE, klinik belirtiler ve çeşitli laboratuvar testleriyle teşhis edilir. Ancak tanı koyarken, belirtilerin başka hastalıklarla karışabileceği dikkate alınmalıdır. SLE tanısında kullanılan başlıca yöntemler şunlardır:
Fiziksel muayene: Hastanın cilt döküntüleri, eklem şişlikleri ve diğer belirtileri incelenir.
Kan testleri: Kan tahlilleri, lupus hastalığının teşhisinde önemli rol oynar. Bu testlerde antinükleer antikor (ANA) gibi özel testler yapılır.
Biyopsi: Böbreklerde veya ciltte meydana gelen değişiklikler hakkında daha fazla bilgi edinmek için biyopsi yapılabilir.
İdrar testleri: Böbreklerdeki hasarı değerlendirmek için idrar testleri yapılır.
SLE, kronik ve sistemik bir otoimmün hastalık olup, vücudun bağışıklık sisteminin kendi sağlıklı hücrelerine saldırması sonucu çok sayıda organı ve sistemi etkileyebilir. Bu nedenle tedavi süreci bireyselleştirilmiş, multidisipliner bir yaklaşımı gerektirir. SLE'nin tedavisinde amaç, semptomları hafifletmek, alevlenmeleri önlemek, organ hasarını durdurmak ve hastanın yaşam kalitesini artırmaktır.
Nonsteroidal antiinflamatuar ilaçlar (NSAID'ler): Eklem ağrıları ve iltihaplanmayı azaltmak için kullanılır.
Kortikosteroidler: Şiddetli inflamasyonu kontrol altına almak için kullanılır.
Bağışıklık baskılayıcı ilaçlar: Bağışıklık sistemini baskılamak ve hastalığın ilerlemesini durdurmak amacıyla kullanılır (örneğin, metotreksat, azathioprin).
Antimalaryal ilaçlar: Hidroksiklorokin gibi ilaçlar, lupusun cilt döküntülerini ve eklem ağrılarını hafifletmek için kullanılır.
NSAID’ler, SLE’nin neden olduğu eklem ağrısı, kas ağrısı, ateş ve iltihaplanmanın azaltılmasında yaygın olarak kullanılır.
En çok kullanılan NSAID’ler: ibuprofen, naproksen, diklofenak.
Hafif şikayetleri olan SLE hastalarında ilk tercih olabilir.
Uzun süreli kullanımlarda mide problemleri ve böbrek fonksiyonları açısından takip gerekir.
Kortizon türevi ilaçlar, SLE’de görülen ciddi inflamasyonu hızla baskılamak için kullanılır.
Yaygın olarak kullanılanlar: prednizon, metilprednizolon.
Organ tutulumu olan (böbrek, beyin, kalp vb.) hastalarda yüksek dozlar gerekebilir.
Uzun süreli kullanımda kemik erimesi, kilo alımı, hipertansiyon, diyabet gibi yan etkiler olabilir.
Bu nedenle en düşük etkili doz hedeflenir ve yavaşça azaltılır.
SLE tedavisinde en yaygın kullanılan ilaçlardan biri hidroksiklorokin’dir.
Deri döküntülerini, eklem ağrılarını ve yorgunluğu azaltır.
Hastalığın alevlenme sıklığını azaltabilir.
Retinal toksisiteye neden olabileceği için düzenli göz muayenesi gereklidir.
Genellikle uzun süreli ve düşük dozda kullanılır.
SLE’nin şiddetli formlarında, özellikle organ tutulumu varsa bağışıklık sistemini baskılayan güçlü ilaçlara ihtiyaç duyulur.
Metotreksat, Azatioprin, Mikofenolat mofetil, Siklofosfamid sık kullanılan ajanlardır.
Bu ilaçlar, ciddi organ tutulumu (nefrit, beyin tutulumları, akciğer hastalıkları) olan hastalarda tercih edilir.
Karaciğer ve böbrek fonksiyonları, kan sayımı düzenli olarak takip edilmelidir.
Enfeksiyon riski artabileceği için dikkatli kullanılır.
Belimumab (Benlysta): FDA onaylı bir monoklonal antikordur. SLE'nin bazı formlarında hastalığın seyrini yavaşlatabilir.
Diğer biyolojik ajanlar (rituksimab gibi) dirençli vakalarda off-label olarak kullanılabilir.
SLE hastalığında sadece ilaç tedavisi değil, yaşam tarzı değişiklikleri de oldukça önemlidir. Hastanın kendi yaşam kalitesini artıracak önlemler alması, tedavinin başarısını doğrudan etkiler.
Düzenli egzersiz: Eklem hareketliliğini artırmak ve yorgunluğu azaltmak için düzenli egzersizler yapılmalıdır.
Diyet ve beslenme: Sağlıklı bir diyet, bağışıklık sisteminin güçlenmesine yardımcı olabilir. Özellikle antioksidanlar açısından zengin besinler tüketmek önemlidir.
Güneşe karşı korunma: Lupus hastalarının güneşe maruz kalmaktan kaçınması gerekir. Güneş ışınları hastalığı tetikleyebilir.
Hafif-orta düzeyde düzenli egzersiz, eklem hareketliliğini artırır, kas zayıflığını azaltır ve yorgunlukla başa çıkmaya yardımcı olur.
Yüzme, yürüyüş, yoga gibi düşük etkili egzersizler tercih edilmelidir.
Alevlenme dönemlerinde egzersiz azaltılmalı ya da geçici olarak durdurulmalıdır.
Antioksidanlar, omega-3 yağ asitleri, D vitamini, folik asit gibi bağışıklık sistemini destekleyen besinler ön planda olmalıdır.
Düşük tuzlu, şekersiz, dengeli proteinli diyet önerilir.
Kortikosteroid kullanan hastalarda kalsiyum ve D vitamini takviyesi gerekir.
Obezite, insülin direnci ve kalp-damar hastalıkları riskini azaltmak için beslenme dikkatle planlanmalıdır.
SLE hastalarının büyük çoğunluğunda fotosensitivite (güneş ışığına karşı hassasiyet) görülür.
Bu durum alevlenmelere neden olabilir.
Güneşten korunmak için:
Geniş kenarlı şapka ve uzun kollu giysiler giyilmeli
SPF 50+ güneş koruyucular düzenli kullanılmalı
Öğle saatlerinde dışarı çıkılmamalı
Sigara içmek, SLE hastalarında kardiyovasküler komplikasyon riskini artırır ve bağışıklık sistemini olumsuz etkiler.
Alkol ise bazı ilaçlarla (örneğin metotreksat) etkileşime girerek karaciğer hasarına neden olabilir.
SLE kronik bir hastalık olduğu için psikolojik etkileri de göz ardı edilmemelidir. Uzun süren yorgunluk, ağrılar, fiziksel değişimler ve sosyal izolasyon, hastalarda depresyon ve anksiyete gelişmesine neden olabilir.
Psikoterapi ya da bireysel danışmanlık desteği, hastaların hastalıkla başa çıkma becerilerini artırır.
Gerekirse antidepresan ya da anksiyolitik tedaviler de destekleyici olarak verilebilir.
Lupus hastaları için kurulan destek gruplarına katılmak, benzer sorunları yaşayan bireylerle iletişim kurmayı sağlar.
Bu durum hem motivasyonu artırır hem de duygusal yükü hafifletir.
Aile bireylerinin hastalık hakkında bilgi sahibi olması, tedaviye uyumu ve psikolojik iyileşmeyi kolaylaştırır.
Empati kuran ve destek olan bir çevre, iyileşme sürecine olumlu katkı sağlar.
SLE hastalarının belirli aralıklarla romatoloji uzmanı başta olmak üzere, ilgili branş hekimleri tarafından takip edilmesi şarttır.
Kan testleri, idrar testleri, karaciğer ve böbrek fonksiyonları düzenli izlenmelidir.
Kalp, akciğer ve beyin gibi organlarda komplikasyon gelişimini önlemek için erken tarama ve müdahale yapılmalıdır.
Göz kontrolleri (antimalaryal ilaç kullanan hastalar için) en az yılda bir kez yapılmalıdır.
Tedavi edilmediğinde SLE, ciddi komplikasyonlara yol açabilir. Bunlar şunlardır:
Böbrek yetmezliği: Lupus, böbreklerdeki iltihaplanmaya neden olabilir ve bu da böbrek yetmezliğine yol açabilir.
Kalp hastalıkları: Lupus, kalp zarında iltihaba (perikardit) ve kalp kapaklarında sorunlara yol açabilir.
Sinir sistemi sorunları: Lupus, sinir sistemi üzerinde etkili olabilir ve baş ağrıları, nöbetler, depresyon gibi belirtiler görülebilir.
İmmün sistemi baskılamak: Bağışıklık sistemi baskılandığında, enfeksiyonlara karşı daha duyarlı hale gelinebilir.
Erken tanı ve tedavi: Lupus hastalığının erken evrelerinde teşhis konulması, daha etkili tedavi sağlanmasını mümkün kılar.
Sağlıklı yaşam tarzı: Düzenli egzersiz yapmak, sağlıklı beslenmek ve stresle başa çıkma yöntemlerini öğrenmek önemlidir.
Güneşe karşı korunma: Güneş ışınlarına maruz kalmamak, hastalığın seyrini olumlu etkileyebilir.

Hayır, SLE bulaşıcı değildir. Sistemik Lupus Eritematozus (SLE), kişiden kişiye bulaşan bir hastalık değildir. Bu hastalık bir enfeksiyon değil, otoimmün bir bozukluktur. Bağışıklık sistemi kendi sağlıklı hücrelerine saldırdığı için gelişir. Bu nedenle öpüşme, temas, hava yoluyla ya da kan yoluyla başkasına geçmesi mümkün değildir. Ancak genetik yatkınlık nedeniyle bazı aile bireylerinde görülme riski artabilir.
Hayır, SLE kalıcı olarak tedavi edilemez, ancak kontrol altına alınabilir. SLE, kronik seyirli bir hastalıktır. Günümüzde hastalığın tamamen ortadan kaldırılması mümkün değildir. Ancak erken tanı, doğru ilaç tedavisi, düzenli takip ve yaşam tarzı değişiklikleri ile hastalık uzun süreli kontrol altında tutulabilir. Bu sayede alevlenmeler azaltılır, organ hasarı önlenir ve yaşam kalitesi yükseltilir. Birçok hasta, iyi bir tedavi planıyla uzun yıllar aktif yaşam sürebilir.
SLE en sık 15-45 yaş arası kadınlarda görülür. Kadınlarda özellikle üreme çağı döneminde (ergenlik sonrası ve menopoz öncesi) daha yaygındır. Bu durumun hormonal (özellikle östrojen) faktörlerle ilişkili olduğu düşünülmektedir.
Ancak hastalık:
Erkeklerde
Çocuklarda
Yaşlı bireylerde de daha az sıklıkta da olsa görülebilir.
Afrika, Asya ve Latin kökenli bireylerde, SLE daha erken yaşta ve daha şiddetli bir seyirle ortaya çıkabilir.
SLE ile kaliteli bir yaşam mümkündür, ancak dikkat ve disiplin gerekir.
SLE hastaları, hastalıklarını kontrol altında tutmak için şu adımlara dikkat etmelidir:
Düzenli doktor kontrolü ve laboratuvar testleri
İlaçlarını aksatmadan kullanmak
Güneşten korunmak (SPF 50+ koruyucu ve koruyucu giysiler)
Sigara ve alkol tüketiminden kaçınmak
Sağlıklı beslenme ve egzersiz
Stres yönetimi
Alevlenme belirtilerini erken fark etmek
Bu alışkanlıklarla birlikte, birçok hasta yıllarca sorunsuz ve aktif bir yaşam sürdürebilir.
SLE teşhisi zor olabilir ve kapsamlı değerlendirme gerektirir.
SLE, çok farklı sistemleri etkileyebilen bir hastalık olduğundan, tanısı için birden fazla kriterin değerlendirilmesi gerekir. Tanı süreci genellikle şu şekilde işler:
Kan testleri:
ANA (Antinükleer antikor) pozitifliği
Anti-dsDNA, anti-Sm antikorları
Kompleman düzeyleri (C3, C4)
Sedimantasyon (ESR), CRP gibi iltihap belirteçleri
İdrar testleri:
Protein ve kan varlığı, böbrek tutulumu göstergesi olabilir.
Fiziksel muayene:
Deri döküntüleri, ağız yaraları, eklem ağrıları, ışığa hassasiyet gibi bulgular incelenir.
Biyopsi:
Böbrek biyopsisi, cilt biyopsisi gibi işlemler organ tutulumu olduğunda tanıyı netleştirmek için yapılabilir.
Klinik kriterler:
Amerikan Romatoloji Derneği (ACR) veya EULAR kriterleri kullanılarak tanı konulur.
Teşhis konulduktan sonra, hastalığın şiddeti ve organ tutulumuna göre tedavi planı oluşturulur.

Lütfen size ulaşabilmek için aşağıdaki alanları doldurunuz
7/24 tüm soru ve sorunlarınız için buradayız.